| Issue |
Med Sci (Paris)
Volume 32, Number 3, Mars 2016
|
|
|---|---|---|
| Page(s) | 290 - 296 | |
| Section | M/S Revues | |
| DOI | https://doi.org/10.1051/medsci/20163203014 | |
| Published online | 23 mars 2016 | |
L’intégrine αIIbβ3
Une actrice insoupçonnée dans la formation des plaquettes sanguines
New perspectives on the role of αIIbβ3 integrin in defective megakaryopoiesis
1
Université Victor Segalen, 146, rue Léo Saignat, 33000, Bordeaux, France
2
Laboratoire d’hématologie, CHU de Bordeaux, avenue Magellan, 33604, Pessac, France
3
Centre de référence des pathologies plaquettaires, avenue Magellan, 33604, Pessac, France
*
Cette adresse e-mail est protégée contre les robots spammeurs. Vous devez activer le JavaScript pour la visualiser.
Résumé
La compréhension des mécanismes moléculaires impliqués dans la formation des plaquettes (mégacaryopoïèse) a beaucoup progressé ces dernières années, grâce notamment à l’étude de certaines maladies génétiques provoquant des anomalies de ce processus physiologique. Parmi les nombreux récepteurs membranaires présents à la surface des plaquettes, l’intégrine αIIbβ3 en est le principal : elle permet aux plaquettes de s’agréger lors de la survenue d’une brèche vasculaire. Pourtant, la présence d’un taux normal de plaquettes chez les patients ayant un déficit constitutionnel en cette protéine a très longtemps fait évoquer que celle-ci n’était pas impliquée dans la mégacaryopoïèse. Récemment, de nouvelles observations cliniques sont venues contredire cette hypothèse en apportant de nouvelles données sur son importance dans la production normale des plaquettes.
Abstract
In recent years, the understanding of the molecular mechanisms involved in platelet production (megakaryopoiesis) has extremely increased, thanks to the study of genetic diseases causing inherited thrombocytopenia. Among the wide variety of transmembrane receptors covering the platelet membrane, αIIbβ3 integrin is the major one, allowing platelets to aggregate upon the occurrence of vascular breach. Platelet counts are usually normal in patients with αIIbβ3 deficiency, suggesting that its role for normal platelet production and morphology is very limited. However, recently, new clinical observations of genetic diseases provided evidence against this hypothesis, bringing new data on the role of αIIbβ3 integrin in defective megakaryopoiesis.
© 2016 médecine/sciences – Inserm
Vignette (Photo © Inserm-Élisabeth Cramer Bordé).
La mégacaryopoïèse et la physiologie plaquettaire
La mégacaryopoïèse, qui constitue une des voies de l’hématopoïèse, est le processus physiologique qui conduit à la libération des plaquettes dans le sang à partir des mégacaryocytes (MK) de la moelle osseuse [1]. Elle débute par la prolifération d’une cellule souche hématopoïétique multipotente qui va progressivement se différencier en progéniteurs mégacaryocytaires (Figure 1). Après une phase de prolifération, ces progéniteurs ont la particularité de commuter leur système de mitose par un mécanisme d’endomitose conduisant à la polyploïdisation des cellules. Ce processus permet l’obtention d’une cellule géante, augmentant ainsi la production plaquettaire. Lorsque le phénomène d’endomitose s’arrête, une maturation cytoplasmique est alors observée avec le développement de membranes de démarcation (correspondant à des invaginations de la membrane plasmique) et la formation de nombreux granules.
 |
Figure 1. Représentation schématique du processus de production plaquettaire (mégacaryopoïèse) intramédullaire. Celui-ci débute par la prolifération d’une cellule souche hématopoïétique (CSH) multipotente qui va progressivement se différencier vers la formation de progéniteurs mégacaryocytaires, qui ont la particularité de commuter leur système de mitose par un système d’endomitose (polyploïdisation). À leur stade terminal de différenciation (formation des membranes de démarcation et des granules), les mégacaryocytes (MK) matures forment les proplaquettes, longues extensions cytoplasmiques dont les extrémités vont pénétrer à travers les capillaires sinusoïdaux de la moelle osseuse et, sous l’effet des forces de cisaillement du flux sanguin, libérer les plaquettes dans la circulation sanguine. Une altération de ce processus peut conduire à la formation de plaquettes anormalement grandes et rondes, comme cette macro-plaquette (image encadrée de droite) observée en coupe au microscope électronique (× 8 000). L’encadré de gauche représente des plaquettes de taille et de forme normale (discoïde). |
Au stade terminal de maturation, grâce à un processus extrêmement régulé, les MK forment, par déroulement des membranes de démarcation, de longues extensions cytoplasmiques appellées proplaquettes (PP). La mise en place de ces PP nécessite une profonde réorganisation du cytosquelette, en particulier par l’activation des microtubules, la polymérisation des filaments d’actine et la phosphorylation de la myosine [2–4]. La polymérisation continue des microtubules est nécessaire à l’élongation des PP. Cependant, en induisant des forces contractiles qui inhibent leur formation, l’actomyosine évite que leur extension ne soit trop rapide.
Les plaquettes se forment aux extrémités des proplaquettes où les organelles sont transportés le long des microtubules depuis le corps du mégacaryocyte. Les extrémités des PP se glissent alors entre les cellules de la paroi vasculaire des capillaires sinusoïdaux de la moelle osseuse et, sous l’effet des forces de cisaillement du flux sanguin, elles se fragmentent pour donner naissance aux plaquettes, qui sont libérées dans la circulation sanguine [36] (→).
(→) Voir la Nouvelle de N. Debili et W. Vainchenker, m/s n° 5, mai 2008, page 467
Les plaquettes sont des cellules anucléées dont le nombre varie entre 150 et 400 G/L1 chez un adulte sain. Leur diamètre est compris entre 2 et 3 µm pour un volume moyen de 7 à 10 fL2. À la surface des plaquettes se trouve un grand nombre de récepteurs, comprenant des protéines impliquées dans l’adhésion, l’activation ou l’activité procoagulante des plaquettes. Le principal récepteur est l’intégrine αIIbβ3. Elle joue un rôle essentiel dans le processus d’hémostase3 primaire au cours duquel elle permet la constitution du clou plaquettaire (ou thrombus blanc)4.
En effet, lors de la formation d’une brèche vasculaire, les protéines du sous-endothélium, principalement le collagène et le facteur von Willebrand, sont exposées dans la lumière du vaisseau (Figure 2A). La fixation des plaquettes circulantes à ces deux protéines sous-endothéliales, grâce à des récepteurs spécifiques – la glycoprotéine VI (GPVI) pour le collagène, et le complexe de glycoprotéines GPIb-IX-V pour le facteur Willebrand –, entraîne leur activation. Elles changent alors de forme, émettent des filopodes, sécrètent le contenu de leurs granules et recrutent d’autres plaquettes. L’ensemble de ces événements conduit à l’activation de l’intégrine αIIbβ3, nécessaire à l’agrégation des plaquettes, et résultera en la formation du thrombus blanc [5].
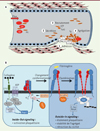 |
Figure 2. A. Rôle des principaux acteurs (plaquettes, protéines du sous-endothélium) dans la formation du thrombus blanc lors de l’hémostase primaire. Lors de la formation d’une brèche vasculaire, les plaquettes vont adhérer (1) au collagène et au facteur von Willebrand du sous-endothélium grâce à des récepteurs spécifiques (GP[glycoprotéine]VI et GPIb-IX-V). Les plaquettes vont alors s’activer, changer de forme, sécréter leur contenu en granules (2) et recruter d’autres plaquettes circulantes (3). L’ensemble de ces événements conduit à l’activation de l’intégrine αIIbβ3 nécessaire à l’agrégation des plaquettes via la fixation du fibrinogène (4). B. Représentation schématique du processus d’activation de l’intégrine αIIbβ3 plaquettaire.Inside-out signaling : de nombreux agonistes plaquettaires tels que l’adénosine diphosphate (ADP) ou le collagène sont capables d’induire un changement conformationnel d’αIIbβ3, indispensable à l’augmentation d’affinité de celle-ci pour son ligand, grâce à une signalisation complexe. Via leurs récepteurs respectifs, l’ADP et le collagène stimulent une phospholipase C (PLCγ) et une protéine kinase C (PKC) mettant en jeu la PI3-kinase (PI3K). Ces événements déclenchent l’activation de la protéine CalDAG-GEFI, une protéine d’échange de nucléotide guanylique activant elle-même la protéine Rap1, ce qui permet la phosphorylation sur des résidus sérine et thréonine de la partie cytoplasmique de la chaîne β3 de l’intégrine. Cela entraîne la réorganisation de l’interaction d’αIIb avec β3 par l’intermédiaire de protéines intracellulaires, parmi lesquelles la taline et les protéines de type Kindlin, qui sont capables d’interagir directement avec la partie cytoplasmique de l’intégrine, conduisant au changement conformationnel d’αIIbβ3. Outside-in signaling : la fixation du fibrinogène provoque une diffusion latérale de l’intégrine dans la membrane, ce qui contribue à son regroupement (clustérisation). Des signaux intracellulaires spécifiques sont alors émis permettant la formation d’un complexe d’adhérence focale, impliquant notamment la protéine FAK (focal adhesion kinase). Ces événements induisent la phosphorylation de la protéine kinase c-Src qui modifie l’état d’activation de la GTPase RhoA. GR : globules rouges ; Plt : plaquettes ; vWF : facteur von Willebrand ; TxA2 : thromboxane A2 ; Fg : fibrinogène ; CalDAG-GEFI : calcium- and diacylglycerol-regulated guanine exchange factor-1 ; Rap1 : Ras-proximate-1. |
L’intégrine αIIbβ3, principale intégrine plaquettaire
Les intégrines sont des récepteurs transmembranaires intervenant dans l’adhésion cellulaire. Leur structure comprend (1) une partie extracellulaire reconnaissant des protéines de la matrice extracellulaire et (2) une partie intracellulaire reliée au cytosquelette de la cellule [6]. Ce sont des protéines hétérodimériques toujours constituées de deux sous-unités, α et β, qui sont reliées entre elles de manière non-covalente. Elles interviennent dans des phénomènes de prolifération, de différenciation, de migration ou de survie cellulaire [7–10] (→).
(→) Voir la Synthèse de N. Ceze et al., m/s n° 12, décembre 2009, page 1099
Elles sont notamment impliquées dans de nombreux processus physiologiques ou pathologiques, tels que la réponse immunitaire, l’hémostase, l’angiogenèse, ou les néoplasies [11–13].
L’intégrine αIIbβ3 appartient à la sous-famille des intégrines β3 qui englobe également l’αVβ3, qui est le récepteur de la vitronectine5. L’αIIbβ3 n’est exprimée que par les MK (dès un stade précoce de leur différenciation) et, par extension, dans les plaquettes sanguines. La structure globale des deux sous-unités α et β qui la constituent, comporte une partie extracellulaire très développée, un domaine transmembranaire unique et un court domaine intracytoplasmique [14, 15].
L’intégrine αIIbβ3 interagit avec ses ligands par l’intermédiaire d’un motif de reconnaissance commun, la séquence tripeptidique RGD (arginine-glycine-acide glutamique). Elle reconnaît différents composants comme la fibronectine, le fibrinogène, la vitronectine et le facteur von Willebrand. Dans sa conformation dite de « repos », l’intégrine ne peut pas se lier à ses ligands. Elle est en effet maintenue dans un état de basse affinité par une contrainte structurale qui agit sur les portions intracellulaires, proches de la membrane plasmique, et sur les domaines transmembranaires de ses deux sous-unités. Lors de l’activation plaquettaire, certains agonistes (comme le collagène ou l’ADP [adénosine diphosphate]), en se liant à leurs récepteurs spécifiques, déclenchent une signalisation intracellulaire qui va induire un changement conformationnel de l’intégrine. Cette modification permet la réorganisation de l’interaction entre les deux sous-unités, αIIb et β3. La signalisation ainsi initiée fait intervenir différentes protéines intracellulaires, dont certaines interagissent avec le cytosquelette, comme la taline et des protéines de type Kindlin, qui se lient directement à la partie cytoplasmique de l’intégrine (Figure 2B). Ce processus d’activation, appelé phénomène d’« inside-out signaling » permet à la protéine de passer de sa conformation dite de « repos » à une conformation « activée » dans laquelle elle peut lier ses ligands [16]. La fixation du ligand entraîne alors l’envoi de signaux d’activation de l’extérieur vers l’intérieur de la cellule. C’est le phénomène d’« outside-in signaling ». Cette signalisation varie selon le degré d’association des intégrines entre-elles (clustering) au niveau de la membrane plasmique. Elle implique le recrutement et/ou l’activation de protéines effectrices (des tyrosines kinases de type Syk, Src kinases, la kinase d’adhésion focale FAK [focal adhesion kinase], des kinases de lipides et des phosphatases) et de protéines structurales du cytosquelette. Ce phénomène d’« outside-in signaling » conduit finalement à l’étalement des plaquettes, stabilisant ainsi l’agrégat plaquettaire et permettant la rétraction du clou plaquettaire.
Deux gènes sont à l’origine de la synthèse de l’intégrine : les gènes ITGA2B (integrin, alpha-2b) et ITGB3 (integrin, beta-3). Ils sont localisés sur le bras long du chromosome 17 et codent respectivement les sous-unités αIIb et β3. Alors que le gène ITGB3 peut être exprimé dans plusieurs types de cellules, le gène ITGA2B ne s’exprime que dans la lignée mégacaryocyto-plaquettaire [17]. Les anomalies moléculaires de ces gènes sont principalement responsables de la thrombasthénie de Glanzmann, une maladie rare des plaquettes [18, 19]. Il s’agit d’une pathologie hémorragique à transmission autosomique récessive, liée à un déficit quantitatif ou qualitatif de l’intégrine αIIbβ3. L’absence, ou la très nette diminution, de l’agrégation plaquettaire (en réponse à tous les agonistes, excepté la ristocétine) en est la caractéristique principale. Les signes cliniques évoquant la maladie relèvent d’un syndrome hémorragique cutanéo-muqueux soit spontané (purpura [lésion hémorragique de la peau ou des muqueuses] ; pétéchies [infiltration de sang sous la peau] et/ou ecchymoses ; épistaxis [saignements de nez] ; gingivorragies [saignements des gencives] ; ménorragies [saignements menstruels abondants ou prolongés]), soit provoqué par des lésions mineures ou après des interventions chirurgicales. À ce jour, environ 200 mutations différentes, réparties de manière diffuse sur les deux gènes, ont été identifiées. Elles correspondent pour la plupart à des mutations de type insertion/délétion, des anomalies de l’épissage, des mutations non-sens ou faux-sens. Au niveau de la protéine, elles affectent, pour la majorité d’entre elles, la partie extracellulaire de l’intégrine et résultent en une absence d’expression de la protéine à la surface des plaquettes. De manière intéressante, de rares mutations touchant des ponts disulfures, présents dans la structure des chaînes protéiques de la molécule, peuvent diminuer l’expression d’αIIbβ3 et conduire, cependant, à une activation paradoxale de celle-ci. Enfin, des mutations touchant le domaine intracytoplasmique de l’intégrine sont responsables d’un défaut d’activation en empêchant le processus d’« inside-out signaling ».
Dans la thrombasthénie de Glanzmann, le taux de plaquettes et leur morphologie sont habituellement normaux, ce qui a longtemps fait suggérer l’absence d’implication de l’intégrine αIIbβ3 dans le processus de mégacaryopoïèse. Cependant, de nouvelles observations cliniques, différentes de la thrombasthénie de Glanzmann, sont venues récemment contredire cette hypothèse en apportant de nouvelles données sur l’importance de cette intégrine dans la production normale des plaquettes.
Les macro-thrombocytopénies familiales à transmission autosomique dominante : une association possible à des anomalies constitutionnelles de l’intégrine αIIbβ3
En 1992, Hardisty et al. décrivent, pour la première fois, le cas d’un jeune patient italien présentant des hémorragies cutanéo-muqueuses récurrentes associées à une macro-thrombocytopénie (thrombopénie avec présence de plaquettes de taille augmentée) et à des anomalies de l’agrégation plaquettaire liées à une expression diminuée de l’intégrine αIIbβ3 [20]. Six ans plus tard, la même équipe identifie chez ce patient la présence d’une mutation faux-sens à l’état hétérozygote au sein du gène ITGA2B. Cette mutation correspond au remplacement d’une arginine par une glutamine en position 1026 de la protéine (Arg1026Glu) entrant dans la composition d’une séquence très conservée du domaine cytoplasmique de la sous-unité αIIb [21]. Cependant, l’association entre cette anomalie génétique et la macro-thrombocytopénie observée n’apparaissait pas clairement, le seul patient diagnostiqué ne permettant pas d’atteindre une significativité suffisante.
Ce n’est que 20 ans plus tard que Ghevaert et al. décrivirent une seconde famille de cinq patients, présentant une macro-thrombocytopénie à transmission autosomique dominante liée à une anomalie génétique de l’intégrine [22]. Cette mutation, présente à l’état hétérozygote, se situe cette fois-ci dans le gène ITGB3. Elle correspond au remplacement d’un acide aspartique par une histidine à la position 749 (Asp749His). D’après les données de cristallographie aux rayons X, ce résidu, chargé négativement, se situe dans le domaine intracytoplasmique de l’intégrine, en regard de l’Arg1026 de la sous-unité αIIb décrit auparavant, qui est, lui, chargé positivement. Ces deux acides aminés, qui forment un pont salin, permettent de maintenir de façon rapprochée les deux segments transmembranaires des sous-unités formant l’intégrine dans sa conformation de repos. Entre 2009 et 2014, différentes équipes vont identifier cinq autres mutations localisées, pour la majorité d’entre elles, dans le domaine intracytoplasmique de la protéine (une seule mutation se situe dans la partie extracellulaire du complexe) et transmises selon un mode autosomique dominant (Tableau I) [23–26].
Liste des mutations décrites comme étant associées à des formes familiales de macro-thrombocytopénies liées à des anomalies de l’intégrine αIIbβ3. Au total, sept mutations différentes ont été décrites, qui touchent soit le gène ITGA2B, soit le gène ITGB3. Toutes ces mutations sont situées dans le domaine intracytoplasmique de l’intégrine, à l’exception de la mutation décrite par Gresele et al. [24] qui se situe dans la partie extracellulaire de l’intégrine, à proximité de la membrane plasmique. ITGA2B : integrin, alpha-2b ; ITGB3 : integrin, beta-3 ; G/L : milliards par litre ; N < 10 fL : normale inférieure à 10 femtolitres.
Le rôle que joue l’intégrine αIIbβ3 dans la mégacaryopoïèse reste cependant encore à l’heure actuelle discuté. Pour les différents cas observés, une hypothèse a été retenue (Figure 3). Sur le plan phénotypique, la caractéristique commune de ces mutations « gain de fonction » (mécanisme différent de la thrombasthénie de Glanzmann) est la présence d’une intégrine spontanément activée, en l’absence de toute stimulation. Les mutations se situent à proximité des segments transmembranaires de l’intégrine qui jouent un rôle essentiel pour son maintien à l’état « de repos » (non activé). La rupture de cette contrainte provoque l’activation de l’intégrine. Elle peut alors se lier directement à des protéines intracytoplasmiques ayant la capacité de déclencher une cascade d’activation, identique au processus d’« outside-in signaling », qui se traduit notamment par la phosphorylation de la protéine kinase c-Src, après que celle-ci se soit fixée au domaine cytoplasmique de β3 [27]. Ainsi, chez les patients porteurs de la délétion β3 del647-686, Loredana et al. ont montré que c-Src était spontanément phosphorylée dans les MK, alors que chez le groupe témoin, cette phosphorylation n’est observée qu’après adhésion des plaquettes au fibrinogène [28].
 |
Figure 3. Mécanismes impliqués dans la formation anormale des proplaquettes liée aux anomalies constitutionnelles de l’intégrine αIIbβ3. Certaines mutations génétiques entraînent une activation spontanée d’αIIbβ3, qui est alors capable de déclencher une cascade d’activation (outside-in signaling). Celle-ci relève entre autres de la phosphorylation du résidu Tyr-419 de la protéine kinase c-Src, après que celle-ci se soit fixée au domaine cytoplasmique de β3. L’activation de c-Src conduit alors à l’inhibition de RhoA (forme RhoA-GDP) et de son effecteur ROCK, ce qui entraîne la formation accrue de proplaquettes (PP) par polymérisation des microtubules. Sont représentées, dans l’encadré de la figure, les différentes mutations rapportées jusqu’à présent comme étant associées à une macro-thrombocytopénie constitutionnelle (modélisation 3D – logiciel Pymol – fichiers PDB 3FCS et 2KNC). ROCK : Rho-associated protein kinase. |
Activé, c-Src inhibe RhoA (Ras homolog gene family, member A), présent sous sa forme inactive qui se lie au GDP (guanosine diphosphate). RhoA appartient à la superfamille Ras des petites protéines G, de faible masse moléculaire [29] (→).
(→) Voir la Synthèse de M. Primeau et N. Lamarche-Vane, m/s n° 2, février 2008, page 157
Il joue un rôle essentiel dans l’organisation du cytosquelette et, notamment, dans la polymérisation des microtubules lors de la constitution des PP au cours de la mégacaryopoïèse. En effet, son inhibition, ou celle de son effecteur, la protéine ROCK (Rho-associated protein kinase), induit la formation accrue de proplaquettes (PP) [30] alors que l’expression d’une forme constitutivement active de RhoA la réduit significativement. De même, après adhésion sur une membrane de fibrinogène, des cellules CHO6, transfectées avec le gène codant la sous-unité β3 de l’intégrine comportant la mutation activatrice β3Asp749His, forment des protrusions cytoplasmiques plus allongées, et présentent une activité de RhoA diminuée, par rapport à des cellules transfectées avec une intégrine normale [31]. Ces résultats ont permis de suggérer que l’inhibition de la voie de signalisation RhoA/ROCK, qui est impliquée dans la formation excessive de PP, entraînerait le relargage ectopique des plaquettes dans la moelle osseuse, conduisant ainsi à la thrombopénie observée [31].
L’intégrine αIIbβ3 dans la physiopathologie des thrombopénies immunes
Les thrombopénies immunes (TPI) correspondent à une baisse isolée des plaquettes dans un contexte de processus auto-immun. Les mécanismes physiopathologiques à l’origine de ces thrombopénies auto-immunes reposent sur : (1) une augmentation de la clairance périphérique des plaquettes provoquée par la présence d’auto-anticorps dirigés contre un (ou des) antigène(s) plaquettaire(s), et, comme cela a été démontré plus récemment, (2) la présence d’un défaut de production centrale des plaquettes par un effet direct sur la mégacaryopoïèse, selon un mécanisme qui reste encore mal connu [32].
Les auto-anticorps anti-plaquettes les plus fréquemment identifiés sont notamment dirigés contre l’intégrine αIIbβ3. Lev et al. ont étudié les effets de ces anticorps sur la mégacaryopoïèse afin de comprendre les mécanismes contribuant à la thrombopénie observée au cours des TPI [33]. Cultivés en présence d’immunoglobulines purifiées d’un patient atteint de TPI, des MK isolés d’individus sains produisent moins de PP par rapport aux mêmes MK cultivés en présence d’immunoglobulines purifiées de sujets sains. L’architecture des PP obtenues dans ces conditions est également anormale, présentant une diminution de leur longueur et étant moins ramifiées. Le plasma de patients, déplété en anticorps anti-αIIbβ3 par absorption sur des plaquettes lavées, induit une formation normale de PP. Ces auto-anticorps semblent donc être à l’origine des anomalies de la mégacaryopoïèse que l’on observe dans cette pathologie. Ces résultats sont confirmés par ceux de Takahashi et al. qui montrent que des anticorps monoclonaux dirigés contre la sous-unité αIIb inhibent in vitro la formation des PP [34].
Le mécanisme précis par lequel ces auto-anticorps anti-αIIbβ3 interfèrent avec la fonction de l’intégrine et provoquent un défaut de formation des PP reste encore inconnu. Il semble cependant indépendant de l’inhibition de la voie de signalisation « outside-in signaling ». En effet, chez la souris, des MK cultivés en présence d’antagonistes d’αIIbβ3 sont incapables de former des PP. Cependant, l’inhibition directe de c-Src n’a pas d’impact sur leur formation, suggérant que le phénomène d’« outside-in signaling » n’est pas impliqué dans la formation des PP dépendant de l’intégrine [35]. Le mécanisme précis par lequel intervient αIIbβ3 dans le contexte de thrombopénie immune reste donc à définir.
Conclusion
Les différentes observations rapportées ici montrent donc qu’une activation constitutive de l’intégrine αIIbβ3 peut être responsable d’une production anormale de plaquettes, se traduisant par la présence d’une macro-thrombocytopénie. Contrairement à la thrombasthénie de Glanzmann, ce phénotype plaquettaire se transmet selon un mode autosomique dominant. L’étude de la signalisation intracellulaire provoquée par une activation intrinsèque d’αIIbβ3 montre que l’activité de RhoA est diminuée via l’activation soutenue de c-Src. Ceci conduit les MK à produire des PP de façon excessive. Dans le contexte de thrombopénie immune, les auto-anticorps anti-αIIbβ3 semblent être responsables d’une diminution de la formation des PP. Ces anticorps exercent donc un effet opposé à celui que l’on observe en présence des mutations activatrices qui ont été décrites.
Le rôle d’αIIbβ3 dans les défauts de la mégacaryopoïèse n’est pas encore complètement élucidé. La compréhension des mécanismes responsables de ces anomalies pourrait apporter d’autres perspectives de recherche, notamment en termes de cibles thérapeutiques. Plus généralement, des études supplémentaires devraient permettre d’améliorer nos connaissances sur le fonctionnement des intégrines.
Liens d’intérêt
Les auteurs déclarent n’avoir aucun lien d’intérêt concernant les données publiées dans cet article.
Milliards par litre.
Femtolitre, 10−15 litre.
L’hémostase est l’ensemble des mécanismes qui concourent à maintenir le sang à l’état fluide à l’intérieur des vaisseaux (c’est-à-dire arrêter les hémorragies et empêcher les thromboses).
Le clou plaquettaire (ou thrombus blanc) est formé des plaquettes et d’un peu de fibrine.
La vitronectine est synthétisée par les hépatocytes, les macrophages et les mégacaryocytes. Elle est présente dans le plasma sanguin et est associée à la matrice extracellulaire de nombreuses cellules des tissus conjonctifs, de la paroi vasculaire et des plaquettes.
Lignée cellulaire issue d’ovaires de hamster de Chine (Cricetulus griseus) couramment utilisée pour les expériences de transfection.
Références
- Junt T, Schulze H, Chen Z, et al. Dynamic visualization of thrombopoiesis within bone marrow. Science 2007 ; 317 : 1767–1770. [CrossRef] [PubMed] [Google Scholar]
- Patel SR, Richardson JL, Schulze H, et al. Differential roles of microtubule assembly and sliding in proplatelet formation by megakaryocytes. Blood 2005 ; 106 : 4076–4085. [CrossRef] [PubMed] [Google Scholar]
- Italiano JE, Jr, Lecine P, Shivdasani RA, Hartwig JH. Blood platelets are assembled principally at the ends of proplatelet processes produced by differentiated megakaryocytes. J Cell Biol 1999 ; 147 : 1299–1312. [CrossRef] [PubMed] [Google Scholar]
- Leven RM. Megakaryocyte motility and platelet formation. Scanning Microsc 1987 ; 1 : 1701–1709. [PubMed] [Google Scholar]
- Andrews RK, Berndt MC. Platelet physiology and thrombosis. Thromb Res 2004 ; 114 : 447–453. [CrossRef] [PubMed] [Google Scholar]
- Liddington RC. Structural aspects of integrins. Adv Exp Med Biol 2014 ; 819 : 111–126. [CrossRef] [PubMed] [Google Scholar]
- Rybarczyk BJ, Lawrence SO, Simpson-Haidaris PJ. Matrix-fibrinogen enhances wound closure by increasing both cell proliferation and migration. Blood 2003 ; 102 : 4035–4043. [CrossRef] [PubMed] [Google Scholar]
- Danen EH, Sonnenberg A. Integrins in regulation of tissue development and function. J Pathol 2003 ; 201 : 632–641. [CrossRef] [PubMed] [Google Scholar]
- Stupack DG, Cheresh DA. Apoptotic cues from the extracellular matrix: regulators of angiogenesis. Oncogene 2003 ; 22 : 9022–9029. [CrossRef] [PubMed] [Google Scholar]
- Ceze N, Lecomte T, Watier H. Anticorps monoclonaux thérapeutiques et ciblage vasculaire. Med Sci (Paris) 2009 ; 25 : 1099–1104. [CrossRef] [EDP Sciences] [PubMed] [Google Scholar]
- Jin H, Varner J. Integrins: roles in cancer development and as treatment targets. Br J Cancer 2004 ; 90 : 561–565. [CrossRef] [PubMed] [Google Scholar]
- Wehrle-Haller B, Imhof BA. Integrin-dependent pathologies. J Pathol 2003 ; 200 : 481–487. [CrossRef] [PubMed] [Google Scholar]
- Jackson SP, Nesbitt WS, Kulkarni S. Signaling events underlying thrombus formation. J Thromb Haemost 2003 ; 1 : 1602–1612. [CrossRef] [PubMed] [Google Scholar]
- Xiong JP, Stehle T, Diefenbach B, et al. Crystal structure of the extracellular segment of integrin alpha Vbeta3. Science 2001 ; 294 : 339–345. [CrossRef] [PubMed] [Google Scholar]
- Gottschalk KE. A coiled-coil structure of the alphaIIbbeta3 integrin transmembrane and cytoplasmic domains in its resting state. Structure 2005 ; 13 : 703–712. [CrossRef] [PubMed] [Google Scholar]
- Wegener KL, Campbell ID. Transmembrane and cytoplasmic domains in integrin activation and protein-protein interactions (review). Mol Membr Biol 2008 ; 25 : 376–387. [CrossRef] [PubMed] [Google Scholar]
- Fiore M, Nurden AT, Nurden P, Seligsohn U. Clinical utility gene card for: Glanzmann thrombasthenia. Eur J Hum Genet 2012 ; 20 : 1102. [CrossRef] [Google Scholar]
- Nurden AT. Inherited abnormalities of platelets. Thromb Haemost 1999 ; 82 : 468–480. [PubMed] [Google Scholar]
- Nurden AT, Pillois X, Fiore M, et al. Expanding the mutation spectrum affecting alphaIIbbeta3 iIntegrin in Glanzmann thrombasthenia: screening of the ITGA2B and ITGB3 genes in a large international cohort. Hum Mutat 2015 ; 36 : 548–561. [CrossRef] [PubMed] [Google Scholar]
- Hardisty R, Pidard D, Cox A, et al. A defect of platelet aggregation associated with an abnormal distribution of glycoprotein IIb-IIIa complexes within the platelet: the cause of a lifelong bleeding disorder. Blood 1992 ; 80 : 696–708. [PubMed] [Google Scholar]
- Peyruchaud O, Nurden AT, Milet S, et al. R to Q amino acid substitution in the GFFKR sequence of the cytoplasmic domain of the integrin IIb subunit in a patient with a Glanzmann’s thrombasthenia-like syndrome. Blood 1998 ; 92 : 4178–4187. [PubMed] [Google Scholar]
- Ghevaert C, Salsmann A, Watkins NA, et al. A nonsynonymous SNP in the ITGB3 gene disrupts the conserved membrane-proximal cytoplasmic salt bridge in the alphaIIbbeta3 integrin and cosegregates dominantly with abnormal proplatelet formation and macrothrombocytopenia. Blood 2008 ; 111 : 3407–3414. [CrossRef] [PubMed] [Google Scholar]
- Kashiwagi H, Kunishima S, Kiyomizu K, et al. Demonstration of novel gain-of-function mutations of alphaIIbbeta3: association with macrothrombocytopenia and glanzmann thrombasthenia-like phenotype. Mol Genet Genomic Med 2013 ; 1 : 77–86. [CrossRef] [PubMed] [Google Scholar]
- Gresele P, Falcinelli E, Giannini S, et al. Dominant inheritance of a novel integrin beta3 mutation associated with a hereditary macrothrombocytopenia and platelet dysfunction in two Italian families. Haematologica 2009 ; 94 : 663–669. [CrossRef] [PubMed] [Google Scholar]
- Kunishima S, Kashiwagi H, Otsu M, et al. Heterozygous ITGA2B R995W mutation inducing constitutive activation of the alphaIIbbeta3 receptor affects proplatelet formation and causes congenital macrothrombocytopenia. Blood 2011 ; 117 : 5479–5484. [CrossRef] [PubMed] [Google Scholar]
- Kobayashi Y, Matsui H, Kanai A, et al. Identification of the integrin beta3 L718P mutation in a pedigree with autosomal dominant thrombocytopenia with anisocytosis. Br J Haematol 2013 ; 160 : 521–529. [CrossRef] [PubMed] [Google Scholar]
- Wu Y, Span LM, Nygren P, et al. The tyrosine kinase c-Src specifically binds to the active integrin alphaIIbbeta3 to initiate outside-in signaling in platelets. J Biol Chem 2015 ; 290 : 15825–15834. [CrossRef] [PubMed] [Google Scholar]
- Bury L, Malara A, Gresele P, Balduini A. Outside-in signalling generated by a constitutively activated integrin alphaIIbbeta3 impairs proplatelet formation in human megakaryocytes. PLoS One 2012 ; 7 : e34449. [CrossRef] [PubMed] [Google Scholar]
- Primeau M, Lamarche-Vane N. Coup d’œil sur les petites GTPases Rho. Med Sci (Paris) 2008 ; 24 : 157–162. [Google Scholar]
- Chang Y, Aurade F, Larbret F, et al. Proplatelet formation is regulated by the Rho/ROCK pathway. Blood 2007 ; 109 : 4229–4236. [CrossRef] [PubMed] [Google Scholar]
- Schaffner-Reckinger E, Salsmann A, Debili N, et al. Overexpression of the partially activated alpha(IIb)beta3D723H integrin salt bridge mutant downregulates RhoA activity and induces microtubule-dependent proplatelet-like extensions in Chinese hamster ovary cells. J Thromb Haemost 2009 ; 7 : 1207–1217. [CrossRef] [PubMed] [Google Scholar]
- McMillan R, Wang L, Tomer A, et al. Suppression of in vitro megakaryocyte production by antiplatelet autoantibodies from adult patients with chronic ITP. Blood 2004 ; 103 : 1364–1369. [CrossRef] [PubMed] [Google Scholar]
- Lev PR, Grodzielski M, Goette NP, et al. Impaired proplatelet formation in immune thrombocytopenia: a novel mechanism contributing to decreased platelet count. Br J Haematol 2014 ; 165 : 854–864. [CrossRef] [PubMed] [Google Scholar]
- Takahashi R, Sekine N, Nakatake T. Influence of monoclonal antiplatelet glycoprotein antibodies on in vitro human megakaryocyte colony formation and proplatelet formation. Blood 1999 ; 93 : 1951–1958. [PubMed] [Google Scholar]
- Larson MK, Watson SP. Regulation of proplatelet formation and platelet release by integrin alpha IIb beta3. Blood 2006 ; 108 : 1509–1514. [CrossRef] [PubMed] [Google Scholar]
- Debili N, Vainchenker W. De macro à micro : l’histoire de la plaquette. Med Sci (Paris) 2008 ; 24 : 467–469. [CrossRef] [EDP Sciences] [PubMed] [Google Scholar]
Liste des tableaux
Liste des mutations décrites comme étant associées à des formes familiales de macro-thrombocytopénies liées à des anomalies de l’intégrine αIIbβ3. Au total, sept mutations différentes ont été décrites, qui touchent soit le gène ITGA2B, soit le gène ITGB3. Toutes ces mutations sont situées dans le domaine intracytoplasmique de l’intégrine, à l’exception de la mutation décrite par Gresele et al. [24] qui se situe dans la partie extracellulaire de l’intégrine, à proximité de la membrane plasmique. ITGA2B : integrin, alpha-2b ; ITGB3 : integrin, beta-3 ; G/L : milliards par litre ; N < 10 fL : normale inférieure à 10 femtolitres.
Liste des figures
 |
Figure 1. Représentation schématique du processus de production plaquettaire (mégacaryopoïèse) intramédullaire. Celui-ci débute par la prolifération d’une cellule souche hématopoïétique (CSH) multipotente qui va progressivement se différencier vers la formation de progéniteurs mégacaryocytaires, qui ont la particularité de commuter leur système de mitose par un système d’endomitose (polyploïdisation). À leur stade terminal de différenciation (formation des membranes de démarcation et des granules), les mégacaryocytes (MK) matures forment les proplaquettes, longues extensions cytoplasmiques dont les extrémités vont pénétrer à travers les capillaires sinusoïdaux de la moelle osseuse et, sous l’effet des forces de cisaillement du flux sanguin, libérer les plaquettes dans la circulation sanguine. Une altération de ce processus peut conduire à la formation de plaquettes anormalement grandes et rondes, comme cette macro-plaquette (image encadrée de droite) observée en coupe au microscope électronique (× 8 000). L’encadré de gauche représente des plaquettes de taille et de forme normale (discoïde). |
| Dans le texte | |
 |
Figure 2. A. Rôle des principaux acteurs (plaquettes, protéines du sous-endothélium) dans la formation du thrombus blanc lors de l’hémostase primaire. Lors de la formation d’une brèche vasculaire, les plaquettes vont adhérer (1) au collagène et au facteur von Willebrand du sous-endothélium grâce à des récepteurs spécifiques (GP[glycoprotéine]VI et GPIb-IX-V). Les plaquettes vont alors s’activer, changer de forme, sécréter leur contenu en granules (2) et recruter d’autres plaquettes circulantes (3). L’ensemble de ces événements conduit à l’activation de l’intégrine αIIbβ3 nécessaire à l’agrégation des plaquettes via la fixation du fibrinogène (4). B. Représentation schématique du processus d’activation de l’intégrine αIIbβ3 plaquettaire.Inside-out signaling : de nombreux agonistes plaquettaires tels que l’adénosine diphosphate (ADP) ou le collagène sont capables d’induire un changement conformationnel d’αIIbβ3, indispensable à l’augmentation d’affinité de celle-ci pour son ligand, grâce à une signalisation complexe. Via leurs récepteurs respectifs, l’ADP et le collagène stimulent une phospholipase C (PLCγ) et une protéine kinase C (PKC) mettant en jeu la PI3-kinase (PI3K). Ces événements déclenchent l’activation de la protéine CalDAG-GEFI, une protéine d’échange de nucléotide guanylique activant elle-même la protéine Rap1, ce qui permet la phosphorylation sur des résidus sérine et thréonine de la partie cytoplasmique de la chaîne β3 de l’intégrine. Cela entraîne la réorganisation de l’interaction d’αIIb avec β3 par l’intermédiaire de protéines intracellulaires, parmi lesquelles la taline et les protéines de type Kindlin, qui sont capables d’interagir directement avec la partie cytoplasmique de l’intégrine, conduisant au changement conformationnel d’αIIbβ3. Outside-in signaling : la fixation du fibrinogène provoque une diffusion latérale de l’intégrine dans la membrane, ce qui contribue à son regroupement (clustérisation). Des signaux intracellulaires spécifiques sont alors émis permettant la formation d’un complexe d’adhérence focale, impliquant notamment la protéine FAK (focal adhesion kinase). Ces événements induisent la phosphorylation de la protéine kinase c-Src qui modifie l’état d’activation de la GTPase RhoA. GR : globules rouges ; Plt : plaquettes ; vWF : facteur von Willebrand ; TxA2 : thromboxane A2 ; Fg : fibrinogène ; CalDAG-GEFI : calcium- and diacylglycerol-regulated guanine exchange factor-1 ; Rap1 : Ras-proximate-1. |
| Dans le texte | |
 |
Figure 3. Mécanismes impliqués dans la formation anormale des proplaquettes liée aux anomalies constitutionnelles de l’intégrine αIIbβ3. Certaines mutations génétiques entraînent une activation spontanée d’αIIbβ3, qui est alors capable de déclencher une cascade d’activation (outside-in signaling). Celle-ci relève entre autres de la phosphorylation du résidu Tyr-419 de la protéine kinase c-Src, après que celle-ci se soit fixée au domaine cytoplasmique de β3. L’activation de c-Src conduit alors à l’inhibition de RhoA (forme RhoA-GDP) et de son effecteur ROCK, ce qui entraîne la formation accrue de proplaquettes (PP) par polymérisation des microtubules. Sont représentées, dans l’encadré de la figure, les différentes mutations rapportées jusqu’à présent comme étant associées à une macro-thrombocytopénie constitutionnelle (modélisation 3D – logiciel Pymol – fichiers PDB 3FCS et 2KNC). ROCK : Rho-associated protein kinase. |
| Dans le texte | |
Current usage metrics show cumulative count of Article Views (full-text article views including HTML views, PDF and ePub downloads, according to the available data) and Abstracts Views on Vision4Press platform.
Data correspond to usage on the plateform after 2015. The current usage metrics is available 48-96 hours after online publication and is updated daily on week days.
Initial download of the metrics may take a while.




