| Issue |
Med Sci (Paris)
Volume 35, Number 8-9, Août–Septembre 2019
|
|
|---|---|---|
| Page(s) | 651 - 658 | |
| Section | M/S Revues | |
| DOI | https://doi.org/10.1051/medsci/2019133 | |
| Published online | 18 September 2019 | |
La thrombose au cours des néoplasies myéloprolifératives
Influence de la mutation JAK2V617F
Pathogenesis of thrombosis in JAK2V617F myeloproliferative neoplasms
1
CHU de Bordeaux, Laboratoire d’hématologie, 1, avenue de Magellan, F-33600, Pessac, France.
2
Univ. Bordeaux, Inserm, UMR 1034, Biologie des maladies cardio-vasculaires, 1, avenue de Magellan, F-33600, Pessac, France.
* This email address is being protected from spambots. You need JavaScript enabled to view it.
Résumé
Les néoplasies myéloprolifératives (NMP) sans translocation de Philadelphie sont des maladies hématologiques acquises caractérisées par la prolifération d’une ou plusieurs lignées sanguines. Elles regroupent la polyglobulie de Vaquez (PV), la thrombocytémie essentielle (TE) et la myélofibrose primitive (MFP). La survenue de thromboses artérielles ou veineuses est un risque majeur au cours de ces maladies. Les facteurs de risque reconnus actuellement sont un âge supérieur à 60 ans et un antécédent de thrombose. Les mécanismes concourant à ce risque pro-thrombotique augmenté sont cependant multiples et complexes, impliquant l’ensemble des cellules sanguines, des facteurs plasmatiques et le compartiment endothélial. Ces dernières années, de nouveaux mécanismes physiopathologiques ont été révélés.
Abstract
BCR-ABL negative myeloproliferative neoplasms are acquired hematologic diseases characterized by blood cell proliferation and that include polycythemia vera (PV), essential thrombocytemia (ET) and primary myelofibrosis (PMF). Occurring of venous and arterial thrombosis is the main complication of these diseases. Risk factors for thrombosis are individuals older than 60 and history of thrombosis. The mechanisms leading to thrombosis are complex and involve several blood compartments, plasmatic factors and endothelial cells. Over the last years, new actors of thrombosis have been discovered.
© 2019 médecine/sciences – Inserm
 Article publié sous les conditions définies par la licence Creative Commons Attribution License CC-BY (http://creativecommons.org/licenses/by/4.0), qui autorise sans restrictions l'utilisation, la diffusion, et la reproduction sur quelque support que ce soit, sous réserve de citation correcte de la publication originale.
Article publié sous les conditions définies par la licence Creative Commons Attribution License CC-BY (http://creativecommons.org/licenses/by/4.0), qui autorise sans restrictions l'utilisation, la diffusion, et la reproduction sur quelque support que ce soit, sous réserve de citation correcte de la publication originale.
Vignette (Photo © Inserm).
Néoplasies myéloprolifératives et risque thrombotique
Les néoplasies myéloprolifératives (NMP) dites classiques comportent quatre entités cliniques : la leucémie myéloïde chronique (LMC) qui est caractérisée par la présence du gène de fusion BCR-ABL (ou chromosome de Philadelphie), et les néoplasies BCR-ABL négatives qui incluent la polyglobulie de Vaquez (PV)1, la thrombocytémie essentielle (TE)2 et la myélofibrose primitive (MFP)3. Ces néoplasies se caractérisent par la production excessive de cellules sanguines différenciées, matures et fonctionnelles. Elles sont la conséquence d’une mutation acquise dans une cellule souche hématopoïétique (CSH) qui prolifère de manière clonale et entraîne l’hyperplasie d’une ou plusieurs lignées sanguines. La découverte en 2005 de la mutation JAK2V617F a permis une meilleure compréhension de la physiopathologie de la maladie et a été un apport majeur pour le diagnostic. Cette mutation touchant le gène codant Janus kinase 2 (JAK2) avec la substitution de la valine en position 617 de la protéine par une phénylalanine, est responsable d’une activation de différentes voies de signalisation aboutissant à une augmentation de la prolifération et de la survie des cellules qui en sont affectées, expliquant ainsi le phénotype retrouvé chez les patients [1]. La prévalence de cette mutation est élevée dans la polyglobulie de Vaquez (95 %), et plus faible au cours de la thrombocytémie essentielle et de la myélofibrose primitive (50-60 %). Depuis sa découverte, d’autres mutations initiatrices de la transformation ont été mises en évidence : la mutation de l’exon 12 de JAK2 dans la polyglobulie de Vaquez [2], les mutations de la calréticuline (CALR) [3, 4] ou du gène codant le récepteur de la thrombopoïétine (myeloproliferative leukemia protein, MPL) [5] dans la thrombocytémie essentielle et la myélofibrose primitive.
Responsables d’une morbi-mortalité importante, les thromboses artérielles et veineuses sont des complications majeures des néoplasies myéloprolifératives BCR-ABL négatives. Elles surviennent plus volontiers dans le territoire artériel que veineux, avec une prévalence de 70 % des thromboses artérielles au cours de la polyglobulie de Vaquez, par exemple [6]. Une particularité à relever est la survenue de thromboses dans des territoires dit inhabituels, comme les thromboses veineuses cérébrales ou les thromboses veineuses du système splanchnique.
Malgré les progrès diagnostiques et thérapeutiques réalisés dans le domaine des néoplasies myéloprolifératives ces dernières années, la thrombose constitue toujours un problème majeur de ces maladies. Cela est notamment expliqué par une physiopathologie complexe, faisant intervenir de multiples partenaires cellulaires et moléculaires, avec des mécanismes qui ne sont pas encore totalement élucidés (Tableau I).
Principales anomalies conduisant à un risque thrombotique élevé au cours des néoplasies myéloprolifératives. N : normal.
Facteurs de risque cliniques de thrombose
Le premier facteur de risque de thrombose reconnu au cours des néoplasies myéloprolifératives est un âge supérieur ou égal à 60 ans, avec un risque de 1,5 à 5 fois supérieur de présenter une thrombose au cours de la thrombocytémie essentielle et de la polyglobulie de Vaquez si le patient est âgé de plus de 60 ans [7, 8]. Le second facteur de risque de thrombose est la présence d’un antécédent de thrombose [9, 10]. La présence d’au moins un de ces deux facteurs de risque place le patient dans la catégorie des patients à « haut risque » de thrombose et justifie donc la mise en place d’un traitement cytoréducteur4.
La prévention de la thrombose repose sur la mise en place d’un traitement antiplaquettaire ou anticoagulant. L’aspirine est ainsi souvent prescrite chez ces patients à risque. Alors que son bénéfice a été clairement établi chez les patients atteints de polyglobulie de Vaquez [9, 11], aucune étude n’a formellement démontré son utilité dans la thrombocytémie essentielle ni dans la myélofibrose. Certaines recommandations utilisent le score pronostique de thrombose IPSET (international prognostic score for thrombosis in essential thrombocythemia)-thrombosis, établi pour la thrombocytémie essentielle [12]. Ce score prend en compte l’âge, les antécédents de thrombose, la présence de facteurs de risque cardiovasculaire et la présence de la mutation JAK2V617F. L’anticoagulation curative est également indiquée en cas d’épisode thrombotique veineux. Elle nécessitera parfois d’être prolongée au long cours, notamment si la thrombose survient dans un site inhabituel (comme le territoire splanchnique5)[13].
Impact du statut mutationnel
Au fur et à mesure de la mise en évidence des différentes mutations initiatrices à l’origine de néoplasies myéloprolifératives, s’est posée la question de l’impact du statut mutationnel sur le risque thrombotique des patients. Dans la polyglobulie de Vaquez, étant donnée la prévalence très importante de la mutation JAK2V617F, les études ont essentiellement analysé l’impact de la charge allélique6, sans aboutir à des résultats définitifs. Certaines équipes ont en effet mis en évidence un sur-risque de thrombose au niveau veineux, en cas de charge allélique supérieure à 20 % (plus de 20 % des allèles sont alors mutés) [14], ou au niveau veineux et artériel, en cas de charge allélique supérieure à 75 % [15]. Ces résultats n’ont cependant pas été confirmés par d’autres études [16]. La charge allélique ne semble donc pas être un marqueur important à mesurer pour évaluer les risques de thrombose dans la polyglobulie de Vaquez, d’autant qu’elle peut évoluer dans le temps. Dans la thrombocytémie essentielle, la présence de la mutation JAK2V617F entraîne clairement un sur-risque de thrombose [7] ; elle est désormais prise en compte dans les algorithmes de prise en charge thérapeutique de la maladie. La valeur de la charge allélique JAK2V617F semble en effet avoir une influence plus importante que dans la polyglobulie de Vaquez [14]. Le risque de thrombose est ainsi plus faible en présence des mutations touchant le récepteur de la thrombopoïétine (MPL) et la calréticuline, avec une incidence cumulative de thrombose à 10 ans de 11 % chez les patients ayant une mutation affectant la calréticuline, de 9,3 % chez ceux dont le récepteur de la thrombopoïétine est altéré, et de 21 % pour les patients présentant la mutation JAK2V617F [3].
Les différents acteurs de la physiopathologie de la thrombose associée aux néoplasies myéloprolifératives
La physiopathologie de la thrombose au cours des néoplasies myéloprolifératives avec mutation JAK2V617F est complexe et implique de nombreux acteurs : des cellules sanguines, des facteurs plasmatiques, et le compartiment endothélial (Tableau I). La présence de la mutation activatrice JAK2V617F, apporte une complexité supplémentaire, avec de nombreuses données concernant son rôle dans l’activation de différents types cellulaires (Figure 1).
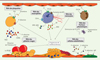 |
Figure 1. Physiopathologie de la thrombose au cours des néoplasies myéloprolifératives (NMP) avec mutation JAK2V617F. Différents acteurs participent de la physiopathologie de la thrombose au cours de ces maladies. Les plaquettes sont activées avec augmentation d’expression à leur surface de facteur tissulaire (FT), de P-sélectine, augmentation de marqueurs plasmatiques d’activation comme le thromboxane A2 (TXA2), le CD40 ligand ou la P-sélectine soluble. Les globules rouges jouent également un rôle : activation intrinsèque (surexpression de Lu/BCAM) et, en cas d’augmentation de l’hématocrite, déplacement des plaquettes au contact de l’endothélium. Il a été montré que les polynucléaires neutrophiles et les monocytes étaient activés : augmentation à leur surface de l’expression de facteur tissulaire, de CD11b, augmentation des taux plasmatiques d’élastase neutrophile (NE) et de myéloperoxydase (MPO), augmentation de la formation des filets neutrophil extracellular traps (NET). Les cellules endothéliales sont activées, ce qui se traduit par une augmentation de marqueurs plasmatiques d’activation endothéliale : thrombomoduline (TM), facteur von Willebrand (vWF), P- et E-sélectine, et augmentation du taux de cellules endothéliales circulantes (CEC). Les CE sont activées en présence de la mutation JAK2V617F, ce qui se traduit par une augmentation de l’expression de P-sélectine et du facteur von Willebrand. Des facteurs plasmatiques jouent un rôle dans cette physiopathologie avec une augmentation du taux de microparticules (MP), une diminution des taux de protéine C et protéine S, et la présence plus fréquente d’une résistance à la protéine C activée. |
Le rôle des plaquettes sanguines
De nombreux travaux réalisés chez les patients et dans des modèles murins, se sont attachés à définir les fonctionnalités plaquettaires au cours des néoplasies myéloprolifératives. Chez les patients, même si des études anciennes avaient mis en évidence une diminution de la fonction plaquettaire (anomalies des phospholipides, niveaux diminués de molécules d’adhérence à la surface des plaquettes, diminution de leur contenu en granules denses), des études plus récentes sont, à l’inverse, en faveur d’une activation plaquettaire au cours des néoplasies myéloprolifératives, avec, pour arguments, une augmentation de l’expression à leur surface de protéines cruciales pour l’hémostase primaire et la coagulation, comme la P-sélectine (CD62P) [17, 18] ou le facteur tissulaire (CD142) [19], et des niveaux élevés d’agrégats leuco-plaquettaires circulants [17, 18]. L’expression du facteur tissulaire et de P-Sélectine est ainsi amplifiée chez les patients présentant la mutation JAK2V617F par rapport aux patients sans mutation [18, 20]. L’augmentation de marqueurs plasmatiques d’activation plaquettaire (P-sélectine soluble, ligand de CD40, bêta-thromboglobuline, facteur plaquettaire 4, thromboxane A2) constitue un autre argument en faveur de l’activation plaquettaire au cours des néoplasies myéloprolifératives. Une augmentation d’expression de phosphatidylsérine (PS) à la surface des plaquettes des patients [21] ainsi qu’un taux plus élevé de plaquettes immatures ou réticulées [22], qui ont un pouvoir hémostatique accru, ont également été montrés.
Cependant, l’hétérogénéité des cohortes de patients (traitements cytoréducteurs, types de mutations initiatrices, variations de charges alléliques, traitements anti-agrégant plaquettaire ou anticoagulants) rend difficile l’interprétation des résultats. Plusieurs équipes ont donc développé des modèles murins de néoplasies myéloprolifératives afin d’étudier les fonctions plaquettaires. Une équipe française a ainsi mis en évidence une hyporéactivité plaquettaire en réponse à différents agonistes, associée à une diminution d’expression de la glycoprotéine VI (GpVI), avec, pour conséquence, un accroissement du temps de saignement. Dans un modèle d’atteinte vasculaire par le chlorure de fer, une augmentation de la formation de thrombus, et leur instabilité, ont également été montrées [23]. Une autre étude a confirmé dans deux autres modèles murins l’existence d’anomalies de l’hémostase (augmentation du temps de saignement et diminution de la formation de thrombus) associées aux néoplasies myéloprolifératives, avec un syndrome de Willebrand acquis7 et l’absence d’anomalies plaquettaires : pas de différences d’expression des principales intégrines à la surface des plaquettes (β3, αIIb, β1, et α2), ni d’anomalies d’agrégation plaquettaire [24]. Des résultats contradictoires ont néanmoins été retrouvés dans un modèle murin de thrombocytémie essentielle, apportant, dans ce cas, des arguments en faveur d’une activation plaquettaire : augmentation de réponse à différents agonistes (thrombine, collagène), de la formation de thrombus in vitro, et diminution du temps de saignement in vivo [25]. Plus récemment, une absence d’anomalies des fonctions plaquettaires a été rapportée dans différents modèles murins de thrombocytose avec, là encore, la présence d’un syndrome de Willebrand acquis et une diminution des multimères de haute masse moléculaire du facteur et un allongement du temps de saignement [26].
Ces différentes études ne permettent donc pas d’établir des conclusions définitives. Elles soulignent également les difficultés d’interprétation de résultats obtenus avec des modèles murins aux phénotypes variables. Les fonctions plaquettaires, et plus largement hémostatiques, semblent en effet dépendre du phénotype « myéloprolifératif » de la maladie présentée par les souris, avec des arguments forts pour la présence d’un syndrome de Willebrand acquis lorsque le nombre de plaquettes est très élevé, comme c’est le cas chez les patients.
Le rôle des leucocytes
Plusieurs études ont porté sur l’expression des marqueurs d’activation des leucocytes au cours des néoplasies myéloprolifératives. Elles retrouvent notamment une amplification de l’activité leucocytaire chez les patients avec une augmentation d’expression des marqueurs d’activation CD11, CD14 et phosphatase alcaline leucocytaire [18]. Le profil d’activation est plus marqué en cas de mutation JAK2V617F [19, 20]. Chez les patients présentant une thrombocytémie essentielle ou une polyglobulie de Vaquez, l’expression du facteur tissulaire (FT) à la surface des neutrophiles et des monocytes [19] est également plus importante, de même que celle de la phosphatidylsérine, à la surface des neutrophiles [21]. Le contenu de ces cellules en élastase neutrophile, et les concentrations plasmatiques en élastase neutrophile et en myéloperoxydase sont aussi augmentés chez les patients [27]. Les taux d’agrégats leuco-plaquettaires sont également plus élevés [18], ceux-ci étant encore majorés si le patient présente la mutation JAK2V617F [19].
L’athérosclérose est une atteinte inflammatoire chronique de la paroi artérielle qui se développe en présence de différents facteurs de risque (notamment le tabagisme, les dyslipidémies, le diabète, le vieillissement, etc.). La thrombose artérielle survient le plus souvent en présence d’une athérosclérose sous-jacente, notamment lors de la rupture d’une plaque d’athérosclérose, menant à des manifestations cliniques différentes selon le territoire atteint (infarctus du myocarde, accident vasculaire cérébral). Le rôle des neutrophiles, monocytes et macrophages JAK2V617F dans la physiopathologie de l’athérosclérose a été étudié dans un modèle de souris invalidées pour le gène codant le récepteur des lipoprotéines de faible densité (low density lipoprotein, ou LDL) ayant reçu une greffe de cellules de moelle osseuse portant la mutation JAK2V167F. Ces animaux présentent une amplification de la capacité de leurs neutrophiles à « rouler » sur les cellules endothéliales de la paroi vasculaire (processus de rolling) et à adhérer. Leurs macrophages (mutés JAK2V617F) produisent également plus de cytokines pro-inflammatoires avec une activation accrue de l’inflammasome, ce qui participe à l’amplification de l’athérosclérose observée dans ce modèle [28].
Deux articles récents portant sur le rôle des intégrines dans l’activité des neutrophiles de patients atteints de néoplasies myéloprolifératives, ont montré une augmentation de l’adhérence des granulocytes isolés de patients présentant la mutation JAK2V617F sur l’intégrine α4β1 (ou VCAM-1 [vascular cell adhesion molecule 1], ligand de VLA4 [very late antigen-4]) fixée à un support ou sous forme soluble. Dans leurs cellules mononucléées, la petite protéine G Rap1 (Ras-proximate-1) est activée et son inhibition conduit à une diminution de l’adhérence des cellules, ce qui suggère que la mutation JAK2V617F est à l’origine de son activation et de l’augmentation de l’expression de l’intégrine α4β1 à leur surface [29]. Ces résultats, obtenus chez les patients, ont été confirmés en utilisant un modèle murin (Vav-Cre JAK2V617F ) montrant une augmentation d’expression des intégrines β1 et β2 à la surface des neutrophiles, qui amplifie leur capacité d’adhérence et favorise leur participation à la physiopathologie de la thrombose [30].
Les neutrophiles activés peuvent libérer dans le milieu extracellulaire des « filets » nommés neutrophil extracellular traps ou NET, constitués d’ADN décondensé associé à des histones, qui sont catapultés hors de la cellule (processus de NETose). Les NET participent à la physiopathologie de la thrombose par différents mécanismes : ils activent les plaquettes [31], inhibent les molécules anticoagulantes (comme le TFPI, pour tissue factor pathway inhibitor [32]) et activent la voie intrinsèque de la coagulation (voie d’amplification de la coagulation) via l’activation du facteur XII [33]. Éléments constitutifs des NET, les histones libérées activent également les cellules endothéliales, induisant l’expression à leur surface de facteur tissulaire [34]. En parallèle, la myéloperoxydase, également produite par les neutrophiles activés, inhibe la thrombomoduline [35].
Le phénomène d’émission de NET par les polynucléaires neutrophiles a été analysé au cours des néoplasies myéloprolifératives. Dans une première étude, il n’a pas été observé de différence de formation de NET ex vivo par les cellules isolées de patients, même si certains arguments en faveur d’une NETose accrue ont été relatés, notamment une augmentation des taux de nucléosomes circulants [36]. Une seconde étude, parue en 2018, a mis en évidence une augmentation de NETose ex vivo chez les patients et dans un modèle murin de néoplasie. Le rôle de la NETose dans la survenue de thrombose chez ces souris a été confirmé par la délétion d’une enzyme cruciale pour la formation de NET, PAD4 (protein arginine deiminase 4). En effet les souris néoplasiques déficientes en PAD4 ne développent plus de thrombose [37]. Une étude réalisée à partir de prélèvement de patients a également retrouvé une association entre l’augmentation de biomarqueurs plasmatiques de NET (complexes MPO-ADN) et l’antécédent de thrombose du patient [38], confirmant un rôle de la NETose dans la physiopathologie de la thrombose dans ces maladies.
Un rôle pour les globules rouges
L’hématocrite, qui est la mesure du volume occupé par les hématies dans le sang, joue un rôle majeur dans le risque thrombotique. Au cours de la polyglobulie de Vaquez, une association entre le risque de thrombose et l’hématocrite avait déjà été rapportée il y a 40 ans [39]. L’essai clinique CYTO-PV (cytoreductive therapy in PV) a confirmé cette observation en montrant un risque d’évènements cardio-vasculaires augmenté chez les patients présentant un taux d’hématocrite supérieur à 45 %, et de décès secondaire à un évènement cardio-vasculaire ou thrombotique plus important [8]. Les conséquences rhéologiques d’un taux d’hématocrite élevé varient selon le territoire impliqué, veineux ou artériel. Dans le territoire veineux, dans lequel le débit sanguin est lent, un taux d’hématocrite élevé induira une hyperviscosité, un ralentissement du flux sanguin et une hypoxie relative des cellules endothéliales. Dans le territoire artériel, dans lequel le flux sanguin a un débit élevé, il favorisera le déplacement des plaquettes vers l’endothélium, conduisant à une interaction accrue entre les deux types cellulaires, et induisant une activation plaquettaire augmentée [40]. Chez la souris, l’importance de l’hématocrite dans la survenue de la thrombose a été démontrée récemment [41]. En dehors du rôle joué par leur nombre (évalué par le taux d’hématocrite), des anomalies qualitatives des hématies sont également observées au cours des néoplasies myéloprolifératives : augmentation de leur capacité d’adhérence due à une interaction accrue entre Lu/BCAM (erythroid Lutheran/Basal cell-adhesion molecule), une protéine érythrocytaire membranaire, et la laminine qui est exprimée par les cellules endothéliales [42]. Cette interaction est favorisée par la phosphorylation de Lu/BCAM via la voie Rap1/AKT (protéine kinase B) [43]. Dans un modèle murin de néoplasie JAK2V617F, une réduction de l’érythrophagocytose des hématies, due à la diminution d’expression à leur surface de la molécule CD47 (ou IAP, pour integrin-associated protein), ligand de SIRPα (signal regulatory protein alpha) exprimée par les monocytes et les neutrophiles, conduit également à une augmentation de l’athérosclérose [28].
Le rôle des cellules endothéliales
L’endothélium joue un rôle anti-thrombotique en conditions physiologiques. Il contribue à l’inhibition de l’adhérence des plaquettes et de l’activation de la coagulation. Au cours des néoplasies myéloprolifératives, plusieurs observations sont en faveur de l’existence d’une activation du compartiment endothélial : augmentation des taux circulants de thrombomoduline [27], de facteur von Willebrand (vWF) [27], de sélectines (E- et P-sélectine) [44], et de cellules endothéliales circulantes [45]. Acteur majeur de la vasorelaxation, l’oxyde nitrique (NO) est produit en moindre quantité par les cellules endothéliales de patients présentant une thrombocytémie essentielle [46]. Certains auteurs se sont intéressés au rôle de l’héparanase, une enzyme qui clive les chaînes latérales des héparanes sulfates présentes à la surface des cellules endothéliales. L’action de cette enzyme conduit à la dissociation de l’inhibiteur du facteur tissulaire (TFPI) à la surface des cellules, et donc à une augmentation de l’activité pro-coagulante du facteur tissulaire. Les niveaux d’héparanase et de TFPI sont accrus dans les prélèvements médullaires de patients néoplasiques [47].
La mutation JAK2V617F, qui touche les cellules hématopoïétiques, peut également être retrouvée dans les cellules endothéliales des patients néoplasiques [48]. Mais quel rôle peuvent jouer ces cellules endothéliales altérées dans la thrombose ? Nous avons montré que ces cellules exprimaient plus de P-sélectine et de facteur von Willebrand à leur surface. Nous avons également mis en évidence, dans un modèle de souris dont le gène Jak2 est muté spécifiquement dans les cellules endothéliales, que l’augmentation d’expression de P-sélectine était associée à une plus importante survenue de thrombose [49]. L’augmentation d’expression de la P-sélectine par les cellules mutées a été confirmée en utilisant une approche différente : un modèle de cellules endothéliales dérivées d’IPS (induced pluripotent stem cells) de patients présentant la mutation JAK2V617F. Dans ce cas, une sur-expression de gènes impliqués dans les réponses inflammatoires a été observée, de même qu’une amplification des propriétés pro-adhérentes et pro-thrombotiques de ces cellules [50].
Les facteurs plasmatiques
Une activation de la coagulation est observée chez les patients atteints de néoplasies myéloprolifératives. En effet, les taux de D-dimères, de complexes thrombine-anti-thrombine (TAT)8, ainsi que de fragments F1 et F2 du fibrinogène, sont augmentés chez ces patients [20]. On observe également une diminution des niveaux sériques de protéines C et S9, ainsi qu’un phénotype de résistance à la protéine C activée [51], ces anomalies étant plus importantes lorsque le patient porte la mutation JAK2V617F [52]. Les patients présentant une thrombocytémie essentielle ont également des niveaux de protéine S clivée circulante plus importants que les individus indemnes de cette pathologie [53].
Pendant naturel de l’activation de la coagulation, la fibrinolyse semble également perturbée au cours des néoplasies myéloprolifératives. Des résultats contradictoires ont cependant été obtenus selon les études avec, pour l’une, une diminution de la concentration de PAI-1, l’inhibiteur de l’activateur de plasminogène de type 1 [54] et, pour l’autre, des résultats inverses avec une augmentation de PAI-1 et de l’activateur tissulaire du plasminogène (t-PA) [19]. En ce qui concerne les facteurs de coagulation, sous réserve que leur dosage ait un intérêt clinique, les résultats sont là encore peu concluants : diminution des taux de facteurs II et V pour une équipe [52], et augmentation des taux de facteur VIII et de FT pour une autre, avec une augmentation plus importante chez les patients présentant la mutation JAK2V617F [55]. La génération de thrombine, reflet plus global de l’activation de la coagulation, a aussi été évaluée chez les patients présentant une thrombocytémie essentielle, avec une augmentation, particulièrement chez les patients présentant la mutation JAK2V617F [56]. Enfin, l’étude de l’expression de la phosphatidylsérine à la surface des cellules sanguines des patients atteints de néoplasies myéloprolifératives a montré qu’elle était surexprimée au cours de la thrombocytémie essentielle, avec, en conséquence, un raccourcissement des temps de coagulation et une augmentation de l’activation du facteur X et de la génération de thrombine et de fibrine [21].
Les microparticules (MP) sont des vésicules extracellulaires constituées de fragments de membrane cytoplasmique libérés par les cellules sanguines et les cellules endothéliales dans le milieu extracellulaire. Elles participent à l’établissement d’une thrombose et aux maladies cardio-vasculaires. Au cours des néoplasies myéloprolifératives, des taux circulants augmentés de microparticules ont été observés, sans lien établi avec les antécédents thrombotiques des patients, ni de différences selon le type de néoplasies [57], mais avec une augmentation chez les patients présentant la mutation JAK2V167F [58]. Enfin, il a été montré que les microparticules isolées de patients induisaient une production de thrombine accrue [59].
Conclusion
Les complications thrombotiques sont à l’heure actuelle le problème clinique le plus important chez les patients présentant une néoplasie myéloproliférative. Malgré un traitement cytoréducteur ou antiplaquettaire, voire anticoagulant, respectant les recommandations, elles peuvent néanmoins survenir. On peut se poser la question de la réelle nécessité d’un traitement préventif de ces thromboses chez certains patients, si le risque de leur émergence est faible. Mieux comprendre cette complication est donc impératif pour optimiser sa prévention et ainsi la prise en charge des malades. De nouvelles données ont été acquises ces dernières années, soulignant notamment le rôle des cellules endothéliales et des polynucléaires neutrophiles dans la genèse de la thrombose. Il est maintenant nécessaire de valider leur intérêt dans des études prospectives chez les patients.
Liens d’intérêt
Les auteurs déclarent n’avoir aucun lien d’intérêt concernant les données publiées dans cet article.
La polyglobulie de Vaquez (PV) est un syndrome myéloprolifératif (SMP) acquis caractérisé par une élévation de la masse absolue des globules rouges due à une production non contrôlée.
La thrombocytémie essentielle (TE) est un syndrome myéloprolifératif acquis caractérisé par un excès durable du taux de plaquettes.
La myélofibrose primitive résulte d’une prolifération clonale de la cellule-souche multipotente de la moelle. Ces cellules stimulent les fibroblastes de la moelle osseuse à sécréter des quantités excessives de collagène.
Traitement qui vise à réduire le nombre de cellules sanguines.
Au niveau de la vascularisation des viscères.
La charge allélique correspond à la quantité d’allèles mutés par rapport à celle d’allèles sauvages.
Le syndrome de Willebrand acquis (SVWA) se définit comme un syndrome hémorragique présentant les anomalies biologiques observée au cours de la maladie de Willebrand constitutionnelle, mais qui se développent en association avec une pathologie. La maladie de Willebrand désigne une pathologie hémorragique génétique due à un défaut de la quantité, de la structure ou de la fonction du facteur von Willebrand qui participe à la phase initiale de l’hémostase (processus de la coagulation).
Les D-dimères sont un produit de la dégradation de la fibrine.
Les protéines C et S sont des inhibiteurs de la coagulation qui aident à réguler la vitesse de formation des caillots sanguins.
Références
- James C, Ugo V, Le Couédic JP, et al. A unique clonal JAK2 mutation leading to constitutive signalling causes polycythaemia vera. Nature 2005 ; 434 : 5. [Google Scholar]
- Scott LM, Tong W, Levine RL, et al. JAK2 Exon 12 mutations in polycythemia vera and idiopathic erythrocytosis. N Engl J Med 2007 ; 356 : 459–468. [Google Scholar]
- Klampfl T, Gisslinger H, Harutyunyan AS, et al. Somatic mutations of calreticulin in myeloproliferative neoplasms. N Engl J Med 2013 ; 369 : 2379–2390. [Google Scholar]
- Nangalia J, Massie CE, Baxter EJ, et al. Somatic CALR mutations in myeloproliferative neoplasms with nonmutated JAK2. N Engl J Med 2013 ; 369 : 2391–2405. [Google Scholar]
- Pikman Y, Lee BH, Mercher T, et al. MPLW515L Is a novel somatic activating mutation in myelofibrosis with myeloid metaplasia. PLoS Med 2006 ; 3 : e270. [Google Scholar]
- Barbui T, Vannucchi AM, Carobbio A, et al. Patterns of presentation and thrombosis outcome in patients with polycythemia vera strictly defined by WHO-criteria and stratified by calendar period of diagnosis. Am J Hematol 2015 ; 90 : 434–437. [CrossRef] [PubMed] [Google Scholar]
- Carobbio A, Thiele J, Passamonti F, et al. Risk factors for arterial and venous thrombosis in WHO-defined essential thrombocythemia: an international study of 891 patients. Blood 2011 ; 117 : 5857–5859. [Google Scholar]
- Marchioli R, Finazzi G, Specchia G, et al. Cardiovascular events and intensity of treatment in polycythemia vera. N Engl J Med 2013 ; 368 : 22–33. [Google Scholar]
- Landolfi R, Roberto M, Jack K, et al. Efficacy and safety of low-dose aspirin in polycythemia vera. N Engl J Med 2004 ; 350 : 114–124. [Google Scholar]
- Palandri F, Catani L, Testoni N, et al. Long-term follow-up of 386 consecutive patients with essential thrombocythemia: Safety of cytoreductive therapy. Am J Hematol 2008 ; 84 : 215–220. [Google Scholar]
- Tefferi A, Vannucchi AM, Barbui T. Polycythemia vera treatment algorithm 2018. Blood Cancer J 2018 ; 8 : 3. [CrossRef] [PubMed] [Google Scholar]
- Tefferi A, Vannucchi AM, Barbui T. Essential thrombocythemia treatment algorithm 2018. Blood Cancer J 2018 ; 8 : 2. [CrossRef] [PubMed] [Google Scholar]
- De Stefano V, Finazzi G, Barbui T. Antithrombotic therapy for venous thromboembolism in myeloproliferative neoplasms. Blood Cancer J 2018 ; 8 : 65. [CrossRef] [PubMed] [Google Scholar]
- Borowczyk M, Wojtaszewska M, Lewandowski K, et al. The JAK2 V617F mutational status and allele burden may be related with the risk of venous thromboembolic events in patients with Philadelphia-negative myeloproliferative neoplasms. Thromb Res 2015 ; 135 : 272–280. [CrossRef] [PubMed] [Google Scholar]
- Vannucchi AM, Guglielmelli P, Longo G, et al. Prospective identification of high-risk polycythemia vera patients based on JAK2V617F allele burden. Leukemia 2007 ; 21 : 1952–1959. [CrossRef] [PubMed] [Google Scholar]
- Silver RT, Vandris K, Wang YL, et al. JAK2V617F allele burden in polycythemia vera correlates with grade of myelofibrosis, but is not substantially affected by therapy. Leuk Res 2011 ; 35 : 177–182. [CrossRef] [PubMed] [Google Scholar]
- Falanga A, Marchetti M, Vignoli A, et al. Leukocyte-platelet interaction in patients with essential thrombocythemia and polycythemia vera. Exp Hematol 2005 ; 33 : 523–530. [CrossRef] [PubMed] [Google Scholar]
- Arellano-Rodrigo E, Alvarez-Larrán A, Reverter JC, et al. Increased platelet and leukocyte activation as contributing mechanisms for thrombosis in essential thrombocythemia and correlation with the JAK2 mutational status. Haematologica 2006 ; 91 : 169–175. [PubMed] [Google Scholar]
- Falanga A, Marchetti M, Vignoli A, et al. V617F JAK-2 mutation in patients with essential thrombocythemia: relation to platelet, granulocyte, and plasma hemostatic and inflammatory molecules. Exp Hematol 2007 ; 35 : 702–711. [CrossRef] [PubMed] [Google Scholar]
- Alvarez-Larrán A, Arellano-Rodrigo E, Reverter JC, et al. Increased platelet, leukocyte, and coagulation activation in primary myelofibrosis. Ann Hematol 2008 ; 87 : 269–276. [CrossRef] [PubMed] [Google Scholar]
- Tong D, Yu M, Guo L, et al. Phosphatidylserine-exposing blood and endothelial cells contribute to the hypercoagulable state in essential thrombocythemia patients. Ann Hematol 2018 ; 97 : 605–616. [CrossRef] [PubMed] [Google Scholar]
- Panova-Noeva M, Marchetti M, Buoro S, et al. JAK2V617F mutation and hydroxyurea treatment as determinants of immature platelet parameters in essential thrombocythemia and polycythemia vera patients. Blood 2011 ; 118 : 2599–2601. [Google Scholar]
- Lamrani L, Lacout C, Ollivier V, et al. Hemostatic disorders in a JAK2V617F-driven mouse model of myeloproliferative neoplasm. Blood 2014 ; 124 : 1136–1145. [Google Scholar]
- Etheridge SL, Roh ME, Cosgrove ME, et al. JAK2V617F-positive endothelial cells contribute to clotting abnormalities in myeloproliferative neoplasms. Proc Natl Acad Sci USA 2014 ; 111 : 2295–2300. [CrossRef] [Google Scholar]
- Hobbs CM, Manning H, Bennett C, et al. JAK2V617F leads to intrinsic changes in platelet formation and reactivity in a knock-in mouse model of essential thrombocythemia. Blood 2013 ; 122 : 3787–3797. [Google Scholar]
- Strassel C, Kubovcakova L, Mangin PH, et al. Haemorrhagic and thrombotic diatheses in mouse models with thrombocytosis. Thromb Haemost 2015 ; 113 : 414–425. [CrossRef] [PubMed] [Google Scholar]
- Falanga A, Marchetti M, Evangelista V, et al. Polymorphonuclear leukocyte activation and hemostasis in patients with essential thrombocythemia and polycythemia vera. Blood 2000 ; 96 : 4261–4266. [Google Scholar]
- Wang W, Liu W, Fidler T, et al. Macrophage inflammation, erythrophagocytosis, and accelerated atherosclerosis in Jak2V617F mice. Circ Res 2018 ; 23 : e35–e47. [Google Scholar]
- Gupta N, Edelmann B, Schnoeder TM, et al. JAK2-V617F activates β1-integrin-mediated adhesion of granulocytes to vascular cell adhesion molecule 1. Leukemia 2017 ; 31 : 1223–1226. [CrossRef] [PubMed] [Google Scholar]
- Edelmann B, Gupta N, Schnöder TM, et al. JAK2-V617F promotes venous thrombosis through β1/β2 integrin activation. J. Clin. Invest. 2018 ; 128 : 4359–4371. [CrossRef] [PubMed] [Google Scholar]
- Fuchs TA, Brill A, Duerschmied D, et al. Extracellular DNA traps promote thrombosis. Proc Natl Acad Sci USA 2010 ; 107 : 15880–15885. [CrossRef] [Google Scholar]
- Massberg S, Grahl L, von Bruehl M-L, et al. Reciprocal coupling of coagulation and innate immunity via neutrophil serine proteases. Nat Med 2010 ; 16 : 887–896. [CrossRef] [PubMed] [Google Scholar]
- von Brühl M-L, Stark K, Steinhart A, et al. Monocytes, neutrophils, and platelets cooperate to initiate and propagate venous thrombosis in mice in vivo. J Exp Med 2012 ; 209 : 819–835. [CrossRef] [PubMed] [Google Scholar]
- Yang X, Li L, Liu J, et al. Extracellular histones induce tissue factor expression in vascular endothelial cells via TLR and activation of NF-κB and AP-1. Thromb Res 2016 ; 137 : 211–218. [CrossRef] [PubMed] [Google Scholar]
- Glaser CB, Morser J, Clarke JH, et al. Oxidation of a specific methionine in thrombomodulin by activated neutrophil products blocks cofactor activity. A potential rapid mechanism for modulation of coagulation. J Clin Invest 1992 ; 90 : 2565–2573. [CrossRef] [PubMed] [Google Scholar]
- Oyarzún CP, Carestia A, Lev PR, et al. Neutrophil extracellular trap formation and circulating nucleosomes in patients with chronic myeloproliferative neoplasms. Sci Rep 2016 ; 6 : 38738. [CrossRef] [PubMed] [Google Scholar]
- Wolach O, Sellar RS, Martinod K, et al. Increased neutrophil extracellular trap formation promotes thrombosis in myeloproliferative neoplasms. Sci Transl Med 2018; 10. pii: eaan8292. [Google Scholar]
- Guy A, Favre S, Labrouche-Colomer S, et al. High circulating levels of MPO-DNA are associated with thrombosis in patients with MPN. Leukemia 2019 Jun 7. doi : 10.1038/s41375-019-0500-2 [Google Scholar]
- Pearson TC, Wetherley-Mein G. Vascular occlusive episodes and venous haematocrit in primary proliferative polycythaemia. Lancet 1978 ; 312 : 1219–1222. [Google Scholar]
- Pearson T.. Hemorheologic Considerations in the pathogenesis of vascular occlusive events in polycythemia vera. Semin Thromb Hemost 1997 ; 23 : 433–439. [CrossRef] [PubMed] [Google Scholar]
- Zhao B, Mei Y, Cao L, et al. Loss of pleckstrin-2 reverts lethality and vascular occlusions in JAK2V617F-positive myeloproliferative neoplasms. J Clin Invest 2017 ; 128 : 125–140. [CrossRef] [PubMed] [Google Scholar]
- Wautier M-P, El Nemer W, Gane P, et al. Increased adhesion to endothelial cells of erythrocytes from patients with polycythemia vera is mediated by laminin 5 chain and Lu/BCAM. Blood 2007 ; 110 : 894–901. [Google Scholar]
- De Grandis M, Cambot M, Wautier M-P, et al. JAK2V617F activates Lu/BCAM-mediated red cell adhesion in polycythemia vera through an EpoR-independent Rap1/Akt pathway. Blood 2013 ; 121 : 658–665. [Google Scholar]
- Belotti A, Elli E, Speranza T, et al. Circulating endothelial cells and endothelial activation in essential thrombocythemia: Results from CD146+ immunomagnetic enrichment—flow cytometry and soluble E-selectin detection. Am J Hematol 2011 ; 87 : 319–320. [CrossRef] [PubMed] [Google Scholar]
- Torres C, Fonseca AM, Leander M, et al. Circulating endothelial cells in patients with venous thromboembolism and myeloproliferative neoplasms. PLoS One 2013 ; 8 : e81574. [CrossRef] [PubMed] [Google Scholar]
- Cella G, Marchetti M, Vianello F, et al. Nitric oxide derivatives and soluble plasma selectins in patients with myeloproliferative neoplasms. Thromb Haemost 2010 ; 104 : 151–156. [CrossRef] [PubMed] [Google Scholar]
- Kogan I, Chap D, Hoffman R, et al. JAK-2 V617F mutation increases heparanase procoagulant activity. Thromb Haemost 2016 ; 115 : 73–80. [CrossRef] [PubMed] [Google Scholar]
- Teofili L, Martini M, Iachininoto MG, et al. Endothelial progenitor cells are clonal and exhibit the JAK2V617F mutation in a subset of thrombotic patients with Ph-negative myeloproliferative neoplasms. Blood 2011 ; 117 : 2700–2707. [Google Scholar]
- Guy A, Gourdou-Latyszenok V, Le-Lay N, et al. Vascular endothelial cell expression of JAK2V617F is sufficient to promote a pro-thrombotic state due to increased P-selectin expression. Haematologica 2019 ; 104 : 70–81. [CrossRef] [PubMed] [Google Scholar]
- Guadall A, Lesteven E, Letort G, et al. Endothelial cells harbouring the JAK2V617F mutation display pro-adherent and pro-thrombotic features. Thromb Haemost 2018 ; 118 : 1586–1599. [CrossRef] [PubMed] [Google Scholar]
- Bucalossi A, Marotta G, Bigazzi C, et al. Reduction of antithrombin III, protein C, and protein S levels and activated protein C resistance in polycythemia vera and essential thrombocythemia patients with thrombosis. Am J Hematol 1996 ; 52 : 14–20. [CrossRef] [PubMed] [Google Scholar]
- Marchetti M, Castoldi E, Spronk HMH, et al. Thrombin generation and activated protein C resistance in patients with essential thrombocythemia and polycythemia vera. Blood 2008 ; 112 : 4061–4068. [Google Scholar]
- Dienava-Verdoold I, Marchetti MR, Boome LCJ, et al. Platelet-mediated proteolytic down regulation of the anticoagulant activity of protein S in individuals with haematological malignancies. Thromb Haemost 2012 ; 107 : 468–476. [CrossRef] [PubMed] [Google Scholar]
- Wieczorek I, MacGregor IR, Prescott RJ, et al. The fibrinolytic system and proteins C and S in treated polycythaemia rubra vera. Blood Coagul Fibrinolysis 1992 ; 3 : 823–826. [CrossRef] [PubMed] [Google Scholar]
- Arellano-Rodrigo E, Alvarez-Larrán A, Reverter JC, et al. Platelet turnover, coagulation factors, and soluble markers of platelet and endothelial activation in essential thrombocythemia: Relationship with thrombosis occurrence and JAK2 V617F allele burden. Am J Hematol 2008 ; 84 : 102–108. [Google Scholar]
- Panova-Noeva M, Marchetti M, Spronk HM, et al. Platelet-induced thrombin generation by the calibrated automated thrombogram assay is increased in patients with essential thrombocythemia and polycythemia vera. Am J Hematol 2011 ; 86 : 337–342. [CrossRef] [PubMed] [Google Scholar]
- Trappenburg MC, van Schilfgaarde M, Marchetti M, et al. Elevated procoagulant microparticles expressing endothelial and platelet markers in essential thrombocythemia. Haematologica 2009 ; 94 : 911–918. [CrossRef] [PubMed] [Google Scholar]
- Charpentier A, Lebreton A, Rauch A, et al. Microparticle phenotypes are associated with driver mutations and distinct thrombotic risks in essential thrombocythemia. Haematologica 2016 ; 101 : e365–e368. [CrossRef] [PubMed] [Google Scholar]
- Duchemin J, Ugo V, Ianotto JC, et al. Increased circulating procoagulant activity and thrombin generation in patients with myeloproliferative neoplasms. Thromb Res 2010 ; 126 : 238–242. [CrossRef] [PubMed] [Google Scholar]
Liste des tableaux
Principales anomalies conduisant à un risque thrombotique élevé au cours des néoplasies myéloprolifératives. N : normal.
Liste des figures
 |
Figure 1. Physiopathologie de la thrombose au cours des néoplasies myéloprolifératives (NMP) avec mutation JAK2V617F. Différents acteurs participent de la physiopathologie de la thrombose au cours de ces maladies. Les plaquettes sont activées avec augmentation d’expression à leur surface de facteur tissulaire (FT), de P-sélectine, augmentation de marqueurs plasmatiques d’activation comme le thromboxane A2 (TXA2), le CD40 ligand ou la P-sélectine soluble. Les globules rouges jouent également un rôle : activation intrinsèque (surexpression de Lu/BCAM) et, en cas d’augmentation de l’hématocrite, déplacement des plaquettes au contact de l’endothélium. Il a été montré que les polynucléaires neutrophiles et les monocytes étaient activés : augmentation à leur surface de l’expression de facteur tissulaire, de CD11b, augmentation des taux plasmatiques d’élastase neutrophile (NE) et de myéloperoxydase (MPO), augmentation de la formation des filets neutrophil extracellular traps (NET). Les cellules endothéliales sont activées, ce qui se traduit par une augmentation de marqueurs plasmatiques d’activation endothéliale : thrombomoduline (TM), facteur von Willebrand (vWF), P- et E-sélectine, et augmentation du taux de cellules endothéliales circulantes (CEC). Les CE sont activées en présence de la mutation JAK2V617F, ce qui se traduit par une augmentation de l’expression de P-sélectine et du facteur von Willebrand. Des facteurs plasmatiques jouent un rôle dans cette physiopathologie avec une augmentation du taux de microparticules (MP), une diminution des taux de protéine C et protéine S, et la présence plus fréquente d’une résistance à la protéine C activée. |
| Dans le texte | |
Current usage metrics show cumulative count of Article Views (full-text article views including HTML views, PDF and ePub downloads, according to the available data) and Abstracts Views on Vision4Press platform.
Data correspond to usage on the plateform after 2015. The current usage metrics is available 48-96 hours after online publication and is updated daily on week days.
Initial download of the metrics may take a while.




