| Numéro |
Med Sci (Paris)
Volume 29, Numéro 1, Janvier 2013
|
|
|---|---|---|
| Page(s) | 65 - 73 | |
| Section | M/S Revues | |
| DOI | https://doi.org/10.1051/medsci/2013291015 | |
| Publié en ligne | 25 janvier 2013 | |
Lupus érythémateux systémique
Traitements par anticorps monoclonaux et molécules recombinantes
Recombinant proteins or monoclonal antibodies: comparative properties and interest in systemic lupus erythematosus
1
Service de médecine interne, hôpital Cochin, 27, rue du Faubourg Saint-Jacques, 75014 Paris, France
2
Inserm U1016, institut Cochin, Paris, France
3
CNRS UMR 8104, Paris, France
4
Université Paris Descartes, Paris, France
L’avènement des immunothérapies ciblées ou biothérapies a apporté une nouvelle dimension dans la prise en charge thérapeutique des maladies auto-immunes. Ces biothérapies sont essentiellement des anticorps monoclonaux ou des protéines de fusion, dont les mécanismes d’action sont multiples : déplétion d’une population cellulaire et blocage de cytokines ou de molécules de coactivation lymphocytaire. Dans le cadre du traitement du lupus érythémateux systémique (LES), un anticorps monoclonal dirigé contre la cytokine BAFF (B-cell activating factor) ou BLyS (B-lymphocyte stimulator), essentielle au lymphocyte B, vient pour la première fois de démontrer son efficacité dans une grande étude randomisée. D’autres perspectives thérapeutiques ciblées sont également en plein développement.
Abstract
The emergence of biologic therapies, such as monoclonal antibodies or recombinant fusion proteins, have revolutionized the management of autoimmune disorders, in particular rheumatoid arthritis. These biologic agents have been engineered to deplete key cellular populations or to block cytokines or molecules involved in the activation and/or the differentiation of immune cells, such as T cells or B cells. In systemic lupus erythematosus (SLE), a monoclonal antibody directed against the B-cell activating factor of the TNF family (BAFF or BLyS), belimumab, has demonstrated its efficacy in large, randomized and placebo-controlled studies, whereas rituximab, a monoclonal antibody directed against the CD20 expressed by B cells, failed to achieve his primary endpoint in renal and non-renal SLE. Studies on the safety and the efficacy of monoclonal antibodies or recombinant fusion proteins directed against other key molecules involved in the pathogenesis of SLE are ongoing.
© 2013 médecine/sciences – Inserm / SRMS
Parmi les maladies auto-immunes ayant bénéficié de l’introduction des immunothérapies ciblées ou biothérapies [1], la polyarthrite rhumatoïde est la première et, aujourd’hui, neuf traitements biologiques, anticorps monoclonaux (Acm) ou molécules recombinantes, ont une autorisation de mise sur le marché (AMM) dans cette affection [2].
Ces biothérapies ciblées sont essentiellement des Acm ou des protéines de fusion dont les mécanismes d’action sont multiples : blocage d’une cytokine pro-inflammatoire ou essentielle à la survie ou à l’activation d’une population cellulaire ; destruction ou neutralisation d’une population cellulaire ; blocage de fonctions cellulaires par inhibition des capacités de coopération par exemple ; blocage du recrutement de cellules pro-inflammatoires ; ou mimétisme d’un mécanisme de régulation physiologique de la réponse immune. L’intérêt de chaque nouvelle cible thérapeutique doit cependant être validé par la réalisation d’essais thérapeutiques dont les résultats observés diffèrent parfois des résultats attendus au vu des données obtenues dans des modèles expérimentaux animaux.
Le lupus érythémateux systémique (LES) est le prototype des maladies auto-immunes non spécifiques d’organes. Cette maladie affecte essentiellement les femmes (neuf femmes pour un homme) en période d’activité génitale. Sa prévalence est de 40 cas pour 100 000 habitants [3]. Il existe une grande hétérogénéité dans la présentation clinicobiologique du LES. Le diagnostic repose sur des manifestations cliniques et biologiques évocatrices, associées à la présence quasi-constante d’anticorps anti-nucléaires. Ces manifestations sont multiples et variées (articulaires, cutanées, rénales, hématologiques, neurologiques centrales, etc.), certaines d’entre elles faisant partie des critères de classification de LES de l’American college of rheumatology définis en 1990 (Tableau I). Ces critères n’ont cependant pas d’intérêt en pratique clinique quotidienne et leur utilisation est limitée aux études cliniques et aux essais thérapeutiques. L’« activité » de la maladie est évaluée au cours des essais thérapeutiques par des scores d’activité, au premier rang desquels le SLEDAI (Systemic lupus erythematosus disease activity index) et le BILAG (British isles lupus activity group). Ces scores reposent sur la présence ou non de caractéristiques cliniques et biologiques, avec des pondérations différentes selon la sévérité des atteintes d’organe observées.
Critères de classification du lupus érythémateux systémique. Quatre critères sur 11 sont nécessaires pour définir un lupus érythémateux systémique.
Le traitement du LES repose sur l’hydroxychloroquine et la corticothérapie dont la dose varie en fonction de la sévérité de l’atteinte, et sur le mycophénolate mofétil et le cyclophosphamide dans les formes sévères. Une nouvelle AMM (autorisation de mise sur le marché) vient d’être obtenue et concerne un Acm, et les perspectives thérapeutiques ciblées sont en plein développement. Dans cette mise au point, nous allons passer en revue les Acm et les protéines de fusion développés et actuellement en cours d’évaluation pour le traitement du LES.
Les Acm dirigés contre les lymphocytes B (→)
(→) Voir m/s n° 12, vol. 25, décembre 2009, Anticorps monoclonaux en thérapeutique
Pendant de nombreuses années, le lymphocyte T fut considéré comme la cellule clé dans la physiopathologie des maladies auto-immunes. Le lymphocyte B n’apparaissait que comme un acteur accessoire, à l’origine de la sécrétion d’autoanticorps utiles au diagnostic, mais dont le rôle était considéré comme secondaire dans l’apparition des lésions tissulaires. Toutefois, l’efficacité du rituximab dans la polyarthrite rhumatoïde, et certains arguments plaidant pour un rôle propre du lymphocyte B dans la physiopathologie d’autres maladies auto-immunes systémiques, ont contribué à reconsidérer cette appréciation du rôle modeste des lymphocytes B [4].
La majorité des Acm ayant été évalués ou en cours d’évaluation chez les patients atteints de LES ciblent donc le lymphocyte B, soit directement, soit indirectement par l’intermédiaire de cytokines prolymphocytaires B. Les lymphocytes B jouent, en effet, un rôle clé dans la physiopathologie du LES via la production d’auto-anticorps et il existe une augmentation des lymphocytes B mémoires, des plasmoblastes et des plasmocytes circulants. De plus, leur production de cytokines, leur capacité de présentation antigénique, leur surexpression des molécules de surface B7 liant le CD28 des lymphocytes T naïfs et le CTLA-4 (cytotoxic T-lymphocyte antigen 4) des T activés, contribuent également à en faire des acteurs importants de la physiopathologie lupique (Figure 1). Les antigènes de surface spécifiques des lymphocytes B (CD20), les récepteurs transmettant des signaux d’activation (CD22) ou les cytokines indispensables à la survie, l’activation ou la différenciation des lymphocytes B, comme B-lymphocyte stimulator (BlyS) ou B-cell activating factor (BAFF), sont autant de cibles thérapeutiques potentielles (Figure 2).
 |
Figure 1. Physiopathologie du lupus érythémateux systémique. L’activation des pDC intervient via les TLR par des agents infectieux viraux et/ou des complexes immuns, ou par la production par les polynucléaires neutrophiles de NET. Ces pDC produisent de l’IFN-α à l’origine d’une activation des mDC. Les mDC activés exercent leur fonction de cellule présentatrice d’antigène auprès des LyT CD4+ et CD8+, à l’origine de leur activation et leur différenciation. Les LyT CD4+ peuvent se différencier selon plusieurs voies : Th1, Th2, et Th17. La voie Th2 est responsable d’une activation des LyB et de la production d’auto-Ac, tandis que les voies Th1 et Th17 sont responsables de lésions tissulaires. Des complexes immuns IgE-antigène peuvent également amplifier la voie Th2 et l’activation des LyB via les polynucléaires basophiles activés. Les dépôts d’Ig dans les tissus et la réponse immune cytotoxique sont à l’origine de lésions tissulaires et d’une augmentation des corps apoptotiques circulants. L’effet des ultra-violets sur les kératinocytes est également à l’origine de corps apoptotiques. Ces corps apoptotiques vont ensuite être phagocytés par les mDC, conduisant à la présentation d’auto-antigènes aux LyT CD4+ et CD8+. TLR : Toll-like receptor ; NET : neutrophil extracellular traps ; pDC : cellules dendritiques plasmacytoïdes , mDC : cellules dendritiques myéloïdes ; IFN-α : interféron-α ; BAFF : B-cell activating factor of the TNF family ; LyT : lymphocyte T ; LyB : lymphocyte B ; Ac : anticorps ; IgE : immunoglobuline E. |
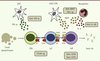 |
Figure 2. Cibles thérapeutiques potentielles dans le LES. Les biothérapies actuellement en cours d’évaluation pour le traitement du LES sont des anticorps monoclonaux et des protéines recombinantes de fusion. Chacune de ces biothérapies ciblent un type cellulaire, une cytokine ou une voie de signalisation précise, jouant un rôle clé dans la physiopathologie du LES. pDC : cellules dendritiques plasmacytoïdes ; mDC : cellules dendritiques myéloïdes ; CPA : cellule présentatrice d’antigène ; IFN-α : interféron-α ; BAFF : B-cell activating factor of the TNF family ; LyT : lymphocyte T ; LyB : lymphocyte B ; Ac : anticorps. |
L’Acm anti-CD20 : le rituximab
Le rituximab est un Acm chimérique dirigé contre la molécule CD20 et associant, d’une part, les régions constantes d’une IgG1 humaine et, d’autre part, les régions variables des chaînes légères et lourdes d’origine murine. Le rituximab entraîne une déplétion des lymphocytes B exprimant la molécule CD20, c’est-à-dire les lymphocytes préB et les lymphocytes B matures activés ou non. Les plasmocytes qui secrètent les anticorps ne sont pas ciblés par le rituximab, car ils n’expriment pas CD20.
Le rituximab est le premier Acm approuvé par la Food and drug administration (FDA) aux États-Unis en 1997 pour le traitement des lymphomes B. Ce médicament a également obtenu une AMM en France en 2006, en association au méthotrexate, pour le traitement de la polyarthrite rhumatoïde active, sévère, chez les patients adultes dont la réponse aux traitements de fond, par au moins un anti-TNF-α (tumor necrosis factor-α), est inadéquate ou s’accompagne d’une intolérance.
L’efficacité remarquable du rituximab au cours de la polyarthrite rhumatoïde a ouvert la porte à son utilisation dans d’autres maladies auto-immunes, parmi lesquelles le LES. Des données issues d’études rétrospectives chez des patients présentant pour la plupart un LES réfractaire aux traitements conventionnels ont ainsi rapporté une bonne efficacité du rituximab chez environ les trois quarts d’entre eux [5]. Deux essais thérapeutiques randomisés, en double-aveugle, contrôlés contre placebo, ont évalué le rituximab au cours du LES : l’étude EXPLORER (Exploratory phase II/III SLE evaluation of rituximab), qui concernait des patients sans atteinte rénale, et l’étude LUNAR (Lupus nephritis assessment with rituximab study), ciblée sur les atteintes rénales du LES. Aucune de ces deux études n’a montré de supériorité du rituximab comparativement au placebo.
Étude EXPLORER
Cette étude a évalué l’efficacité et la tolérance du rituximab chez les patients lupiques sans atteinte rénale. Les patients devaient avoir une maladie active selon le score BILAG. Les patients inclus dans cette étude avaient au moins un domaine très actif (BILAG A) ou deux domaines moyennement actifs (BILAG B) ; les patients ayant une atteinte rénale ou neurologique étaient exclus. Ainsi, 257 patients ont été randomisés selon un ratio 2:1 pour recevoir soit du rituximab à la dose de 1 g, soit le placebo, aux jours 1, 15, 168, et 182. Le critère de jugement principal était basé sur l’obtention et le maintien sous rituximab ou placebo d’une réponse complète majeure ou d’une réponse complète partielle à la semaine 52, définie selon l’évolution du BILAG. Aucune différence n’a été observée entre les deux groupes concernant le critère de jugement principal. L’analyse des critères de jugement secondaires n’identifiait pas de supériorité du rituximab par rapport au placebo (aire sous la courbe du BILAG, pourcentage de patients ≤ BILAG C à la semaine 24, délai moyen avant rechute, score BILAG moyen sur 52 semaines). Sur le plan immunologique, on observait une diminution significative des anticorps anti-ADN natif et des fractions C3 et C4 du complément dans le groupe traité par rituximab. La tolérance était comparable à celle du groupe placebo, à l’exception d’un excès d’infections herpétiques dans le groupe rituxumab. Il n’y avait donc pas d’efficacité démontrée du rituximab dans cette étude [6]. Cependant, la corticothérapie imposée à des doses élevées, quel que soit le groupe de traitement et pendant une durée prolongée, a pu compromettre toute possibilité de démontrer une efficacité du rituximab chez ces patients ayant un LES non rénal.
L’étude LUNAR
Cette étude a évalué dans le cadre d’un essai de phase III l’efficacité et la tolérance du rituximab chez les patients lupiques avec une atteinte rénale proliférative active (classe III et IV selon la classification de l’International society of nephrology/renal pathology society [ISN/RPS]) traités de façon concomitante par le mycophénolate mofétil (2-3 g/j) et les corticoïdes. Ainsi, 144 patients ont été randomisés selon un ratio 1:1 et ont reçu, soit du rituximab à la dose de 1 g, soit le placebo, aux jours 1, 15, 168, et 182. Le critère de jugement principal était la réponse rénale à la semaine 52. Le taux de réponse rénale globale (complète et partielle) était similaire dans les deux groupes : 56,9 % dans le groupe rituximab et 45,8 % dans le groupe placebo (p = 0,18). Il n’existait donc pas de supériorité du rituximab si l’on considère le critère principal de jugement. On observait en revanche une diminution significative des taux d’anticorps anti-ADN natifs et de C3 et C4 dans le groupe traité par rituximab. Ainsi, dans cet essai, le rituximab n’a pas montré sa supériorité sur le placebo en association au mycophénolate mofétil et aux corticoïdes [7].
De multiples raisons peuvent cependant contribuer à expliquer les résultats négatifs de ces essais, parmi lesquelles l’utilisation d’une dose élevée de corticoïdes dans les deux bras, la définition des critères de réponse et l’évaluation trop précoce pour l’étude LUNAR. Ainsi, de nouvelles études évaluant des stratégies thérapeutiques sans corticoïdes sont en cours dans les glomérulonéphrites de classes III, IV ou V associées au LES.
Le développement de l’ocrélizumab - un Acm anti-CD20 humanisé - dans le traitement de la néphropathie lupique, a été interrompu en raison de la survenue d’infections opportunistes, comme c’était aussi le cas dans la polyarthrite rhumatoïde.
L’Acm anti-CD22 : l’epratuzumab
L’epratuzumab est un Acm humanisé dirigé contre l’antigène CD22, en cours d’évaluation dans le traitement des patients atteints de LES d’activité modérée à sévère. Il a été testé au cours d’un essai de phase IIb randomisé en double-aveugle. Les patients ayant un LES modéré à sévère étaient tirés au sort pour recevoir le placebo ou l’epratuzumab selon cinq doses cumulées (200, 800, 2 400 ou 3 600 mg perfusés en deux 1/2 doses tous les 15 jours, ou 2 400 mg perfusés en quatre perfusions hebdomadaires). Le critère primaire d’efficacité était un critère composite associant une diminution des BILAG A à BILAG B ou C ou D, et du BILAG B à BILAG D ou E dans tous les systèmes, l’absence d’aggravation du score BILAG, l’absence de détérioration du score SLEDAI et de l’échelle Physician global assessment, et l’absence d’augmentation des doses de corticoïdes ou d’immunosuppresseurs. Les patients répondeurs selon le critère de jugement principal étaient plus nombreux dans le groupe traité par epratuzumab : 21 % des patients traités par placebo, 45,9 % des patients ayant reçu l’epratuzumab à la dose de 600 mg/semaine pendant quatre semaines (p = 0,03) et 40,5 % des patients ayant reçu l’epratuzumab à la dose de 1 200 mg/15 jours (p = 0,07). Au total, l’epratuzumab, à la dose cumulée de 2 400 mg/mois, entraînait une diminution clinique significative de l’activité du LES, les patients répondeurs étant deux fois plus nombreux que sous placebo. L’epratuzumab était bien toléré avec une faible incidence d’effets indésirables graves et de réactions [8]. Les patients inclus dans les essais pouvaient ensuite participer à une phase ouverte. Vingt-neuf patients ont reçu un traitement de maintenance par epratuzumab pendant 12 semaines, au rythme de deux perfusions hebdomadaires consécutives à la dose de 360 mg/m² à J1 et J8. La plupart des patients qui étaient en BILAG A/B au moment de la randomisation étaient toujours en BILAG C ou D deux ans après le traitement, avec un profil de tolérance satisfaisant [9]. Deux essais de phase III (EMBODY 1 et 2) sont actuellement en cours.
L’analye biologique d’un sous-groupe de 12 patients sous traitement par epratuzumab a montré une diminution importante des lymphocytes B CD27- et de l’expression membranaire du CD22, suggérant une action préférentielle de l’epratuzumab sur des lymphocytes B transitionnels et naïfs. Des études fonctionnelles ont également montré un effet immunomodulateur de l’epratuzumab : in vitro, celui-ci diminuait l’activation et la prolifération exagérée des lymphocytes B de patients lupiques stimulés par une anti-immunoglobuline de surface et CD40L ou CpG, mais était sans effet sur la prolifération de lymphocytes B normaux [10]. La fixation de l’epratuzumab sur le lymphocyte B induisait une diminution de l’expression de CD62L et de l’intégrine β7 et une augmentation de l’expression de l’intégrine β1, et ce préférentiellement sur les lymphocytes B CD27-. Ce résultat suggère que l’Acm agit sur la migration des lymphocytes B CD27- pouvant expliquer leur baisse dans le sang périphérique [11].
Les inhibiteurs de la cytokine BAFF ou BLyS
Le rôle de BAFF sur l’homéostasie lymphocytaire B
Avant de discuter l’efficacité des inhibiteurs de la cytokine BAFF (B-cell activating factor of TNF family) ou BLyS dans le LES, il est nécessaire de rappeler le rôle de cette cytokine BAFF sur l’homéostasie lymphocytaire B. L’activation du lymphocyte B au cours des maladies auto-immunes pourrait être liée à la sécrétion excessive de BAFF ; celle-ci peut se fixer sur trois récepteurs : le récepteur BAFF (BAFF-R), le transmembrane activator and calcium modulator and cyclophilin ligand interactor (TACI) et le B-cell maturation antigen (BCMA). Divers travaux dans des modèles murins (souris transgéniques pour BAFF, modèles de maladies auto-immunes traitées par BAFF, souris invalidées pour BAFF ou ses récepteurs) ont permis de montrer que BAFF déclenchait un signal de costimulation des lymphocytes B, particulièrement dans les cellules B autoréactives, faisant de cette cytokine une cible thérapeutique intéressante dans les maladies auto-immunes.
In vitro, BAFF agit comme un costimulateur du BCR (B-cell receptor), et, de ce fait, augmente la survie du lymphocyte B, via la stimulation des facteurs de transcription inhibiteurs de l’apoptose [12]. Stimulés en présence de BAFF et d’anticorps anti-IgM de membrane, les lymphocytes B prolifèrent, se différencient et sécrètent des immunoglobulines.
Chez l’homme, en situation physiologique, BAFF favorise la maturation, la survie et l’activation lymphocytaires B, et participe ainsi à la tolérance immunitaire. L’excès de BAFF peut en revanche conduire à une hyperactivation lymphocytaire B en favorisant la génération et la survie de cellules B, notamment autoréactives, qui échappent alors à la sélection négative. Il y a donc une certaine logique à l’implication de BAFF dans l’auto-immunité. En effet, alors qu’habituellement, les lymphocytes B auto-réactifs deviennent anergiques lors de stimulations trop fortes via le BCR en périphérie, la présence d’un taux élevée de BAFF favorise leur survie [13] et supprime le signal d’anergie.
Le rôle de BAFF au cours des maladies auto-immunes a été mis en évidence notamment dans un modèle de souris transgéniques pour BAFF [14]. Ces souris développent une hyperplasie lymphoïde B des organes lymphoïdes secondaires avec un excès de lymphocytes B circulants, une grande quantité d’autoanticorps (complexes immuns circulants, anticorps anti-ADN), un dépôt d’immunoglobulines au niveau du foie et des signes cliniques séquentiels évoquant à la fois un LES et un syndrome de Sjögren1.
Par ailleurs, dans les modèles de souris lupiques NZB*NZW F1, la concentration sérique de BAFF est augmentée et l’administration d’un inhibiteur de BAFF, le récepteur soluble TACI couplé à un fragment Fc d’immunoglobuline (TACI-Ig), diminue significativement les symptômes (augmentation de la survie et diminution de la protéinurie) [15].
L’Acm anti-BAFF : le belimumab
Le belimumab est un Acm totalement humanisé de type IgG1 lambda, capable de se fixer à la cytokine BAFF (ou BlyS). Le belimumab vient d’obtenir une AMM aux États-Unis et en Europe pour traiter le LES actif séropositif à la dose de 10 mg/kg toutes les deux semaines pour les trois premières doses puis toutes les quatre semaines par la suite. Il devrait prochainement obtenir l’AMM en France dans cette indication. Il s’agit ainsi du premier Acm ayant démontré une efficacité dans une grande étude randomisée dans le LES. La dernière AMM délivrée pour une molécule thérapeutique dans le LES remonte à 57 ans.
Chez l’homme, le belimumab a été évalué au cours d’un essai thérapeutique de phase II randomisé, en double-aveugle, contrôlé contre placebo, chez 449 patients tirés au sort entre trois bras de traitement : placebo, belimumab 1 mg/kg, belimumab 4 mg/kg et belimumab 10 mg/kg. Les principaux critères de changement étaient le pourcentage de changement du score d’activité SELENA-SLEDAI à la semaine 24 et le délai écoulé avant la première rechute de la maladie. Dans cette étude, aucune différence significative n’a été constatée entre les groupes belimumab et placebo sur les critères de jugement définis [16]. Cette étude de phase II a cependant permis de définir un critère de jugement plus adapté, le SLE responder index (SRI). Le SRI est un critère composite associant une amélioration clinique (mesurée par une amélioration du SLEDAI ≥ 4) et l’absence d’aggravation majeure (pas d’aggravation de l’évaluation globale de l’activité par le médecin et pas plus de 1 nouvel item B du score BILAG). Si l’essai de phase II, restreint aux patients ayant des anticorps antinucléaires, était analysé en utilisant le SRI comme critère, une différence significative entre les groupes belimumab et placebo était mise en évidence, suggérant l’efficacité de cet Acm au cours du LES.
Récemment, les résultats d’un essai thérapeutique de phase III randomisé, multicentrique, en double-aveugle, contrôlé contre placebo, ayant testé le belimumab chez 867 patients dans trois bras : placebo, belimumab 1 mg/kg et belimumab 10 mg/kg, ont été publiés. Les perfusions se faisaient par voie intraveineuse pendant une durée d’1 h à J0, J14, J28, et tous les 28 jours pendant 48 semaines. L’objectif principal était le nombre de répondeurs à la semaine 52 selon un critère composite, le SRI. Un patient répondeur était défini comme ayant une réduction d’au moins quatre points du score SELENA-SLEDAI, une absence de nouveau BILAG A, pas plus d’un nouveau BILAG B et pas d’aggravation du score Physician global assessment (augmentation < 0,3 point). L’étude s’est avérée positive sur ce critère principal pour les deux doses de belimumab, avec des taux de réponse de 51 % (p = 0,0129) et 58 % (p = 0,0006) pour le belimumab à la dose de 1 mg/kg et 10 mg/kg, respectivement, comparativement à 44 % dans le groupe placebo. La tolérance du belimumab a été bonne sans plus d’infections sévères dans les bras belimumab comparativement au bras placebo. Le belimumab est ainsi la première biothérapie ayant démontré son efficacité dans le LES par une étude randomisée, double-aveugle versus placebo [17].
Le belimumab a également été étudié dans une autre étude de phase III chez 819 patients qui avaient un LES avec anticorps anti-nucléaires ou anti-ADN. Les patients recevaient 1 mg/kg de belimumab, 10 mg/kg ou un placebo par voie intraveineuse à J0, J14 et J28, puis toutes les quatre semaines pendant 72 semaines tout en continuant le traitement standard. Après 52 semaines, 25,5 %, 20,3 % et 23,4 % des patients avaient arrêté le placebo, le belimumab 1 mg/kg et le belimumab 10 mg kg, respectivement. Ces chiffres étaient de 32,4 %, 26,6 % et 30 % après 76 semaines. Concernant l’efficacité, jugée sur le SRI à 52 semaines, le belimumab à la dose de 10 mg/kg entraînait une réponse positive plus importante que le placebo (43,2 % versus 33,5 %), et la dose de 1 mg/kg entraînait une réponse positive dans 40,6 % des cas. À la semaine 76, une réponse positive était constatée dans 32,4 % des cas avec le placebo, 39,1 % avec 1 mg/kg et 38,5 % avec 10 mg/kg de belimumab. Le taux des anticorps anti-ADN natifs diminuait avec le belimumab, et les taux de C3 et C4 augmentaient comparativement au placebo. Les effets secondaires étaient comparables dans les trois groupes de traitement.
Concernant la tolérance, les données groupées de 2 133 patients inclus dans des essais de phase II et III ont été présentées : les taux d’événements indésirables sérieux étaient de 15,9 %, 18,6 % et 17,4 % dans le groupe placebo, belimumab 1 mg/kg et belimumab 10 mg/kg, respectivement. En conclusion, le profil de tolérance du belimumab apparaît donc excellent, et comparable au placebo [18].
La protéine de fusion TACI-Ig : l’atacicept
L’atacicept est une protéine de fusion recombinante entre le récepteur soluble TACI - qui se lie aux cytokines BLyS et APRIL (a proliferation-inducing ligand) - et le fragment Fc d’une IgG1 humaine, cette dernière étant destinée à inhiber l’activité de ces cytokines.
Un essai de phase Ib, en double-aveugle, contrôlé contre placebo, a évalué la tolérance de l’atacicept au cours du LES. Les patients avec un LES d’activité faible à modérée recevaient une injection sous-cutanée de placebo ou de quatre doses croissantes d’atacicept (0,3 mg/kg, 1 mg/kg, 3 mg/kg, et 9 mg/kg). Une diminution proportionnelle à la dose du taux d’immunoglobulines et du nombre de lymphocytes B totaux et matures était observée, sans modification du nombre des lymphocytes T et NK (natural killer), ni des monocytes. Des réactions au site d’injection étaient observées plus fréquemment avec l’atacicept que le placebo, mais la fréquence des effets indésirables était similaire dans les groupes placebo et atacicept [19].
Un autre essai de phase Ib a évalué l’atacicept par voie intraveineuse chez les patients ayant un LES d’activité faible à modérée. Vingt-quatre patients étaient tirés au sort pour recevoir le placebo ou quatre schémas d’administration différents d’atacicept (dose unique de 3, 9 ou 18 mg/kg, ou deux doses de 9 mg/kg). Les données de tolérance étaient également satisfaisantes, et une diminution du taux d’immunoglobulines et du nombre de lymphocytes B était également observée [20]. La comparaison des deux voies d’administration a montré des biodisponibilités similaires, avec des effets biologiques identiques pour des doses identiques.
L’atacicept a également été étudié dans une étude de phase II/III, randomisée, en double-aveugle, contrôlée contre placebo, chez des patients avec néphrite lupique traités par des corticoïdes et le mycophénolate mofétil. L’atacicept était administré à la dose de 150 mg par voie sous-cutanée deux fois par semaine, pendant quatre semaines, puis toutes les semaines. Cet essai a été précocement interrompu après l’inclusion de six patients, en raison d’une diminution importante des immunoglobulines G et de la survenue d’infections sévères [21]. Un essai de phase II/III est en cours dans le LES pour évaluer deux doses d’atacicept (75 mg et 150 mg) administrées par voie sous-cutanée.
Les inhibiteurs de l’activation lymphocytaire T : la protéine de fusion CTLA4-Ig (abatacept)
L’abatacept est une protéine recombinante humaine composée d’un dimère des domaines extracellulaires du CTLA-4 (cytotoxic T-lymphocyte antigen 4, ou CD152) humain relié par des ponts disulfures et fusionné aux fragments Fc modifiés d’une IgG1 humaine. Les modifications de la région charnière du fragment Fc permettent la fixation aux récepteurs des fragments Fc (FcγR) sans que cette molécule n’induise de cytotoxicité par ADCC (antibody-dependent cellular cytotoxycity) ou CDC (complement-dependent cytotoxycity). L’abatacept permet d’inactiver les lymphocytes T parce qu’il entre en compétition avec CD28 pour la liaison aux molécules B7 exprimées par les cellules présentatrices de l’antigène. Physiologiquement, ces cellules, en réponse à la fixation de CD28 sur B7, envoient un premier signal de costimulation activateur aux lymphocytes T. Cela induit l’expression de CTLA-4 qui, en se fixant sur B7, vient interrompre cette activation en délivrant un signal inhibiteur. L’abatacept permet de reproduire physiologiquement ce phénomène inhibiteur physiologique au cours des maladies auto-immunes caractérisées par une activation lymphocytaire excessive [2].
L’abatacept, qui a une AMM dans la polyarthrite rhumatoïde, a été évalué au cours du LES dans le cadre d’un essai de phase IIb randomisé, en double-aveugle, contrôlé contre placebo, chez des patients lupiques sans atteinte d’organe grave. Ainsi, 175 patients ont été tirés au sort selon un ratio 2:1 pour recevoir de l’abatacept à la dose de 10 mg/kg ou le placebo. Le critère de jugement principal était la survenue de poussées de la maladie au cours des 12 mois de suivi. La proportion de patients ayant eu une nouvelle poussée lupique pendant les 12 mois était similaire dans les deux groupes (79,7 % dans le groupe abatacept et 82,5 % dans le groupe placebo), même si une tendance en faveur de l’abatacept était suggérée par certaines échelles de mesure. Les effets indésirables graves étaient plus fréquents sous abatacept (19,8 % [abatacept] contre 6,8 % [placebo]) [22].
Les Acm dirigés contre l’interféron-α : le sifalimumab et le rontalizumab
De nombreuses données expérimentales ont démontré le rôle essentiel de l’interféron (IFN)-α au cours du LES : rôle déclenchant et aggravant de l’IFN-α dans des modèles murins présentant une maladie proche du LES, corrélation entre les taux sériques d’IFN-α et l’activité du LES [23] et mise en évidence d’une surexpression des gènes induits par l’IFN-α (signature interféron) par l’analyse du transcriptome des cellules mononucléées des patients lupiques [24]. Deux Acm ont pour l’instant été évalués, le rontalizumab et le sifalimumab.
-
Le rontalizumab, IgG1 monoclonale humanisée neutralisant l’IFN-α humain, a été évalué au cours d’un essai de phase I chez les patients atteints de LES d’activité faible à modérée. Cette étude a montré des propriétés pharmacocinétiques favorables et un profil de tolérance satisfaisant. L’étude pharmacodynamique a également montré une diminution proportionnelle à la dose de l’expression de gènes induits par l’IFN-α, suggèrant la modulation des voies de signalisation dépendantes de l’IFN-α [25]. Un essai de phase II est en cours.
-
Le sifalimumab est un Acm totalement humanisé de type IgG1 κ capable de se fixer à l’IFN-α avec une haute affinité et de prévenir ainsi la signalisation IFN-α via son récepteur IFNAR. Il a été récemment évalué au cours d’un essai de phase I randomisé en double-aveugle chez les patients atteints de LES [16]. Les patients étaient tirés au sort selon un ratio 2:1 pour recevoir le sifalimumab (0,3, 1, 3, 10 ou 30 mg/kg) ou un placebo selon un protocole d’augmentation progressive de doses. Il y avait 33 patients dans les bras sifalimumab et 17 patients dans le bras placebo. Une seule injection était réalisée par voie intraveineuse avec un suivi durant 84 jours. À la phase ouverte, 17 patients ont reçu le sifalimumab avec également un suivi de 84 jours. Les effets indésirables étaient similaires dans les deux groupes. Le sifalimumab induisait chez les patients une inhibition dépendante de la dose des gènes induits par l’IFN-α dans le sang périphérique et dans les lésions cutanées. En termes d’efficacité, le sifalimumab semblait procurer un bénéfice clinique sur l’activité de la maladie lupique, puisque la proportion de patients chez lesquels on avait du avoir recours à une augmentation ou une introduction des traitements immunosuppresseurs était plus faible dans le groupe sifalimumab (12 % contre 41 % ; p = 0,03) ; un nombre moindre de poussées de la maladie - définies par le SLEDAI - était aussi observé (3 % contre 29 % ; p = 0,014) dans le groupe sifalimumab. Cette étude démontre que l’inhibition de l’IFN-α semble être une voie thérapeutique prometteuse dans le LES [16]. Un essai de phase II est également en cours.
Les autres Acm ou protéines de fusion
Anticorps anti-TNF-α
Les données sur l’utilisation des anticorps anti-TNF-α au cours du LES sont limitées, en partie en raison de l’apparition d’autoanticorps lorsque ce traitement est instauré [26]. Les données disponibles indiquent cependant une diminution rapide et importante de la protéinurie chez les patients atteints de LES avec atteinte rénale, et une réponse maintenue dans le temps [27]. Cependant, on ne peut actuellement recommander l’utilisation des anticorps anti-TNF-α dans le LES.
Anticorps anti-IL-6R
L’IL-6 (interleukine-6) est une cytokine majeure modulant la différenciation des lymphocytes B. Elle induit la maturation finale des lymphocytes B en plasmocytes producteurs d’anticorps et constitue donc une cible thérapeutique particulièrement intéressante. Une étude a évalué la tolérance et l’efficacité du tocilizumab, un Acm dirigé contre le récepteur de l’IL-6, chez les patients atteints de LES, d’activité faible à modérée, dans le cadre d’un essai de phase I avec augmentation progressive de doses. Seize patients ont reçu pendant 12 semaines du tocilizumab aux doses de 2 mg/kg, 4 mg/kg et 8 mg/kg. La tolérance immédiate était satisfaisante, mais des neutropénies dépendantes de la dose étaient signalées, compliquées d’infections chez 11 patients. On observait en revanche une amélioration significative de l’activité de la maladie, une diminution des anticorps anti-ADN natifs et une baisse du nombre de plasmocytes circulants [28]. Ainsi, on ne peut actuellement recommander l’utilisation du tocilizumab dans le LES.
Autres perspectives thérapeutiques
D’autres cytokines ou voies de signalisation issues des données des modèles expérimentaux, essentiellement murins, constituent des cibles thérapeutiques prometteuses. Ainsi, le blocage de l’IFN-γ, de l’IL-10, de la voie inducible co-stimulator (ICOS)/ICOS-ligand, de la voie CD40/CD40L ou du récepteur du fragment C5a du complément devra être exploré dans le futur.
Les inhibiteurs du protéasome pourraient également constituer un traitement prometteur du LES. En effet, les thérapies ciblant le lymphocyte B n’ont que peu ou pas d’effet sur les plasmocytes à longue durée de vie producteurs d’autoanticorps, à la différence des inhibiteurs du protéasome comme le bortézomib. L’effet du bortézomib a ainsi été étudié chez deux modèles murins de néphrite lupique, les souris (NZBxNZW)F1 et MRL/lpr [29]. Dans cette étude, on observait une efficacité du bortézomib sur la production des autoanticorps, l’atteinte rénale et la survie des souris.
Les polynucléaires neutrophiles pourraient également être des cibles thérapeutiques dans le futur, puisqu’ils jouent un rôle important dans l’activation des cellules dendritiques plasmacytoïdes. Sous l’influence de différents stimulus, les polynucléaires neutrophiles produisent dans le milieu extracellulaire un ensemble de fibres composées de protéines et d’ADN, appelé NET (neutrophil extracellular traps), ces dernières pouvant former des complexes immuns avec des autoanticorps et ainsi activer les cellules dendritiques plasmacytoïdes et stimuler leur production d’IFN-α [30].
Le rôle de l’activation des polynucléaires basophiles par des immunoglobulines E autoréactives a également été montré au cours de la néphrite lupique, promouvant la différenciation lymphocytaire T de type Th2 et la production d’autoanticorps [31], suggérant l’intérêt potentiel d’un Acm anti-IgE comme autre perspective thérapeutique [32].
Conclusion
Les immunothérapies ciblées ou biothérapies sont en train de révolutionner la prise en charge des maladies auto-immunes, en particulier du LES. Le belimumab, Acm dirigé contre la cytokine BAFF ou BLyS, est le premier Acm ayant démontré une efficacité dans des grandes études au cours du LES. Les perspectives futures sont nombreuses et passent par la mise au point d’Acm et de protéines de fusion dirigés contre de nouvelles cibles thérapeutiques, mais aussi vers des stratégies d’optimisation de ces anticorps avec une affinité leur procurant une meilleure efficacité et tolérance ou des demi-vies plus longues, par leur couplage à des molécules particulières.
Liens d’intérêt
Les auteurs déclarent n’avoir aucun lien d’intérêt avec les données publiées dans cet article.
Le syndrome de Gougerot-Sjögren est une affection inflammatoire chronique caractérisée par une sécheresse oculaire et buccale définissant le syndrome sec. Il peut être associé à l’atteinte de différents organes, et se caractérise par une infiltration lymphoplasmocytaire des glandes salivaires. Il s’agit d’une maladie systémique ou auto-immune dont la complication la plus redoutable est la survenue d’un syndrome lymphoprolifératif. (Source Orphanet).
Références
- Semerano L, Boissier MC. Les anticorps monoclonaux dans les maladies immunes inflammatoires chroniques. Med Sci (Paris) 2009 ; 25 : 1108–1112. [CrossRef] [EDP Sciences] [PubMed] [Google Scholar]
- Sibilia J. Protéine de fusion ou anticorps monoclonal: quel biomédicament choisir dans une maladie inflammatoire ? Med Sci (Paris) 2009 ; 25 : 1033–1038. [CrossRef] [EDP Sciences] [PubMed] [Google Scholar]
- Danchenko N, Satia JA, Anthony MS. Epidemiology of systemic lupus erythematosus: a comparison of worldwide disease burden. Lupus 2006 ; 15 : 308–318. [CrossRef] [PubMed] [Google Scholar]
- Mariette X. The B cell: a new therapeutic target in rheumatoid arthritis and other autoimmune diseases. Joint Bone Spine 2004 ; 71 : 357–360. [CrossRef] [PubMed] [Google Scholar]
- Terrier B, Amoura Z, Ravaud P, et al. Safety and efficacy of rituximab in systemic lupus erythematosus: results from 136 patients from the french autoimmunity and rituximab registry. Arthritis Rheum 2010 ; 62 : 2458–2466. [CrossRef] [PubMed] [Google Scholar]
- Merrill JT, Neuwelt CM, Wallace DJ, et al. Efficacy and safety of rituximab in moderately-to-severely active systemic lupus erythematosus: the randomized, double-blind, phase II/III systemic lupus erythematosus evaluation of rituximab trial. Arthritis Rheum 2010 ; 62 : 222–233. [CrossRef] [PubMed] [Google Scholar]
- Rovin BH, Furie R, Latinis K, et al. Efficacy and safety of rituximab in patients with active proliferative lupus nephritis: the lupus nephritis assessment with rituximab study. Arthritis Rheum 2012 ; 64 : 1215–1226. [CrossRef] [PubMed] [Google Scholar]
- Wallace DJ, Kalunian KC, Petri MA, et al. Epratuzumab demonstrates clinically meaningful improvements in patients with moderate to severe systemic lupus erythematosus (SLE): results from EMBLEM, a phase IIb study. Arthritis Rheum 2010 ; 62 : 1452. [CrossRef] [Google Scholar]
- Wallace DJ, McKay J, Kelley L, et al. Long-term safety of epratuzumab in patients with moderate-to-severe systemic lupus erythematosus (SLE): 2-year interim data from an open-label re-treatment study. Ann Rheum Dis 2011 ; suppl : AB0885. [Google Scholar]
- Jacobi AM, Goldenberg DM, Hiepe F, et al. Differential effects of epratuzumab on peripheral blood B cells of patients with systemic lupus erythematosus versus normal controls. Ann Rheum Dis 2008 ; 67 : 450–457. [CrossRef] [PubMed] [Google Scholar]
- Daridon C, Blassfeld D, Reiter K, et al. Epratuzumab targeting of CD22 affects adhesion molecule expression and migration of B-cells in systemic lupus erythematosus. Arthritis Res Ther 2010 ; 12 : R204. [CrossRef] [PubMed] [Google Scholar]
- Hikida M, Johmura S, Hashimoto A, et al. Coupling between B cell receptor and phospholipase C-gamma2 is essential for mature B cell development. J Exp Med 2003 ; 198 : 581–589. [CrossRef] [PubMed] [Google Scholar]
- Craxton A, Draves KE, Gruppi A, Clark EA. BAFF regulates B cell survival by downregulating the BH3-only family member Bim via the ERK pathway. J Exp Med 2005 ; 202 : 1363–1374. [CrossRef] [PubMed] [Google Scholar]
- Groom J, Kalled SL, Cutler AH, et al. Association of BAFF/BLyS overexpression and altered B cell differentiation with Sjogren’s syndrome. J Clin Invest 2002 ; 109 : 59–68. [PubMed] [Google Scholar]
- Ramanujam M, Wang X, Huang W, et al. Mechanism of action of transmembrane activator and calcium modulator ligand interactor-Ig in murine systemic lupus erythematosus. J Immunol 2004 ; 173 : 3524–3534. [PubMed] [Google Scholar]
- Furie R, Petri M, Zamani O, et al. A phase III, randomized, placebo-controlled study of belimumab, a monoclonal antibody that inhibits B lymphocyte stimulator, in patients with systemic lupus erythematosus. Arthritis Rheum 2011 ; 63 : 3918–3930. [CrossRef] [PubMed] [Google Scholar]
- Navarra SV, Guzman RM, Gallacher AE, et al. Efficacy and safety of belimumab in patients with active systemic lupus erythematosus: a randomised, placebo-controlled, phase 3 trial. Lancet 2011 ; 377 : 721–731. [CrossRef] [PubMed] [Google Scholar]
- Wallace DJ, Navarra S, Petri M, et al. Safety profile of Belimumab, a B-lymphocyte stimulator specific inhibitor, in phase 2 and 3 clinical trials of patients with active systemic lupus erythematosus. Arthritis Rheum 2011 ; 63 : 578. [Google Scholar]
- Dall’Era M, Chakravarty E, Wallace D, et al. Reduced B lymphocyte and immunoglobulin levels after atacicept treatment in patients with systemic lupus erythematosus: results of a multicenter, phase Ib, double-blind, placebo-controlled, dose-escalating trial. Arthritis Rheum 2007 ; 56 : 4142–4150. [CrossRef] [PubMed] [Google Scholar]
- Pena-Rossi C, Nasonov E, Stanislav M, et al. An exploratory dose-escalating study investigating the safety, tolerability, pharmacokinetics and pharmacodynamics of intravenous atacicept in patients with systemic lupus erythematosus. Lupus 2009 ; 18 : 547–555. [CrossRef] [PubMed] [Google Scholar]
- Ginzler EM, Wax S, Rajeswaran A, et al. Atacicept in combination with MMF, corticosteroids in lupus nephritis: results of a prematurely terminated trial. Arthritis Res Ther 2012 ; 14 : R33. [CrossRef] [PubMed] [Google Scholar]
- Merrill JT, Burgos-Vargas R, Westhovens R, et al. The efficacy and safety of abatacept in patients with non-life-threatening manifestations of systemic lupus erythematosus: results of a twelve-month, multicenter, exploratory, phase IIb, randomized, double-blind, placebo-controlled trial. Arthritis Rheum 2010 ; 62 : 3077–3087. [CrossRef] [PubMed] [Google Scholar]
- Mathian A, Koutouzov S. Interféron-alpha : une cytokine clé dans la physiopathologie du lupus systémique. Rev Med Interne 2008 ; 29 : 696–700. [CrossRef] [PubMed] [Google Scholar]
- Bennett L, Palucka AK, Arce E, et al. Interferon and granulopoiesis signatures in systemic lupus erythematosus blood. J Exp Med 2003 ; 197 : 711–723. [CrossRef] [PubMed] [Google Scholar]
- McBride J, Wallace D, Yao Z, et al. Dosedependent modulation of interferon regulated genes with administration of single, repeat doses of rontalizumab in a phase I, placebo controlled, double blind, dose escalation study in SLE. Arthritis Rheum 2009 ; 60 : 2072. [Google Scholar]
- Aringer M, Smolen JS. The role of tumor necrosis factor-alpha in systemic lupus erythematosus. Arthritis Res Ther 2008 ; 10 : 202. [CrossRef] [PubMed] [Google Scholar]
- Aringer M, Smolen JS. Therapeutic blockade of TNF in patients with SLE-promising or crazy? Autoimmun Rev 2012 ; 11 : 321–325. [CrossRef] [PubMed] [Google Scholar]
- Illei GG, Shirota Y, Yarboro CH, et al. Tocilizumab in systemic lupus erythematosus: data on safety, preliminary efficacy, and impact on circulating plasma cells from an open-label phase I dosage-escalation study. Arthritis Rheum 2010 ; 62 : 542–552. [CrossRef] [PubMed] [Google Scholar]
- Neubert K, Meister S, Moser K, et al. The proteasome inhibitor bortezomib depletes plasma cells and protects mice with lupus-like disease from nephritis. Nat Med 2008 ; 14 : 748–755. [CrossRef] [PubMed] [Google Scholar]
- Lande R, Ganguly D, Facchinetti V, et al. Neutrophils activate plasmacytoid dendritic cells by releasing self-DNA-peptide complexes in systemic lupus erythematosus. Sci Transl Med 2011 ; 3 : 73ra19. [CrossRef] [PubMed] [Google Scholar]
- Charles N, Hardwick D, Daugas E, et al. Basophils and the T helper 2 environment can promote the development of lupus nephritis. Nat Med 2010 ; 16 : 701–707. [CrossRef] [PubMed] [Google Scholar]
- Kaveri SV, Mouthon L, Bayry J. Basophils and nephritis in lupus. N Engl J Med 2010 ; 363 : 1080–1082. [CrossRef] [PubMed] [Google Scholar]
Liste des tableaux
Critères de classification du lupus érythémateux systémique. Quatre critères sur 11 sont nécessaires pour définir un lupus érythémateux systémique.
Liste des figures
 |
Figure 1. Physiopathologie du lupus érythémateux systémique. L’activation des pDC intervient via les TLR par des agents infectieux viraux et/ou des complexes immuns, ou par la production par les polynucléaires neutrophiles de NET. Ces pDC produisent de l’IFN-α à l’origine d’une activation des mDC. Les mDC activés exercent leur fonction de cellule présentatrice d’antigène auprès des LyT CD4+ et CD8+, à l’origine de leur activation et leur différenciation. Les LyT CD4+ peuvent se différencier selon plusieurs voies : Th1, Th2, et Th17. La voie Th2 est responsable d’une activation des LyB et de la production d’auto-Ac, tandis que les voies Th1 et Th17 sont responsables de lésions tissulaires. Des complexes immuns IgE-antigène peuvent également amplifier la voie Th2 et l’activation des LyB via les polynucléaires basophiles activés. Les dépôts d’Ig dans les tissus et la réponse immune cytotoxique sont à l’origine de lésions tissulaires et d’une augmentation des corps apoptotiques circulants. L’effet des ultra-violets sur les kératinocytes est également à l’origine de corps apoptotiques. Ces corps apoptotiques vont ensuite être phagocytés par les mDC, conduisant à la présentation d’auto-antigènes aux LyT CD4+ et CD8+. TLR : Toll-like receptor ; NET : neutrophil extracellular traps ; pDC : cellules dendritiques plasmacytoïdes , mDC : cellules dendritiques myéloïdes ; IFN-α : interféron-α ; BAFF : B-cell activating factor of the TNF family ; LyT : lymphocyte T ; LyB : lymphocyte B ; Ac : anticorps ; IgE : immunoglobuline E. |
| Dans le texte | |
 |
Figure 2. Cibles thérapeutiques potentielles dans le LES. Les biothérapies actuellement en cours d’évaluation pour le traitement du LES sont des anticorps monoclonaux et des protéines recombinantes de fusion. Chacune de ces biothérapies ciblent un type cellulaire, une cytokine ou une voie de signalisation précise, jouant un rôle clé dans la physiopathologie du LES. pDC : cellules dendritiques plasmacytoïdes ; mDC : cellules dendritiques myéloïdes ; CPA : cellule présentatrice d’antigène ; IFN-α : interféron-α ; BAFF : B-cell activating factor of the TNF family ; LyT : lymphocyte T ; LyB : lymphocyte B ; Ac : anticorps. |
| Dans le texte | |
Les statistiques affichées correspondent au cumul d'une part des vues des résumés de l'article et d'autre part des vues et téléchargements de l'article plein-texte (PDF, Full-HTML, ePub... selon les formats disponibles) sur la platefome Vision4Press.
Les statistiques sont disponibles avec un délai de 48 à 96 heures et sont mises à jour quotidiennement en semaine.
Le chargement des statistiques peut être long.




