| Issue |
Med Sci (Paris)
Volume 20, Number 10, Octobre 2004
|
|
|---|---|---|
| Page(s) | 882 - 886 | |
| Section | M/S revues | |
| DOI | https://doi.org/10.1051/medsci/20042010882 | |
| Published online | 15 October 2004 | |
Résistance du VIH aux antirétroviraux
Conséquences pour les pays à faibles revenus
HIV drug resistance and optimization of antiviral treatment in resource-poor countries
Centre Sida de l’Université McGill, Institut Lady Davis de Recherches médicales, Hôpital Général Juif Sir Mortimer B. Davis, 3755, chemin de la Côte Sainte-Catherine, Montréal, Québec, H3T 1E2 Canada
*
This email address is being protected from spambots. You need JavaScript enabled to view it.
Résumé
L’émergence et la transmission de souches résistantes du virus de l’immunodéficience humaine (VIH), qui se traduisent par une perte significative de l’efficacité du traitement anti- VIH, s’imposent aujourd’hui comme un problème de santé publique dans la plupart des pays du Sud. À cet égard, il est urgent que l’accès aux antirétroviraux dans les pays à faibles revenues s’accompagne de la mise en place de programmes régionaux et nationaux visant à améliorer l’adhésion des patients à la thérapie, afin de limiter le développement des résistances. La qualité des systèmes de santé, les particularités épidémiologiques du VIH/sida ainsi que le choix limité dans l’éventail des médicaments disponibles obligent les pays du Sud à définir la meilleure association thérapeutique initiale.
Abstract
HIV drug resistance has been associated with treatment failure in Western countries but the lessons learned can be useful in optimization of highly active antiretroviral treatment (HAART) in resource-poor settings. There is a need to improve access to HAART in such regions, but appropriate strategies must be rapidly implemented, such as adapted programs to facilitate adherence to therapy, rational use of genotypic drug resistance monitoring in specific situations, and use of alternative treatment regimens. The implications of HIV genetic diversity must also be considered in management of drug resistance.
© 2004 médecine/sciences - Inserm / SRMS
Dans les pays occidentaux, l’utilisation de multithérapies antirétrovirales fortement actives (highly active antiretroviral therapy, HAART) a entraîné une chute significative de la mortalité associée au VIH/sida [1]. Les dernières statistiques concernant la morbidité et la mortalité associées au VIH/sida dans les pays à faibles revenus [2, 3] justifient l’urgence d’y instaurer des moyens d’intervention plus agressifs, notamment la réduction du prix des antirétroviraux (ARV). Les échecs thérapeutiques enregistrés chez près d’un tiers des patients traités en Occident ont été principalement attribués aux phénomènes de résistance virale, bien que d’autres facteurs tels que la toxicité ou certains effets indésirables associés au traitement soient également en cause [4]. La nécessité d’avoir recours à des combinaisons d’ARV alternatives en cas d’échec à un premier traitement, la possibilité de résistance croisée entre médicaments appartenant à un même groupe, l’adhésion difficile au traitement, sont autant d’éléments favorisant l’apparition de résistance virale dont il faut tenir compte à la veille de l’utilisation à grande échelle des HAART dans les pays à faibles revenus. Cet article donne un aperçu des bases moléculaires et cliniques de la résistance du VIH aux ARV, expose quelques mesures stratégiques pouvant faciliter l’adhésion au traitement ARV des patients de pays à faibles revenus et propose des suggestions sur l’utilisation rationnelle du génotypage.
Émergence de la résistance du VIH aux médicaments antirétroviraux
Trois principaux groupes d’ARV, développés sur la base des séquences génomiques de la transcriptase inverse (TI) et de la protéase (PR) de sous-type B du VIH-1, sont actuellement utilisés en clinique [5]. Il s’agit des inhibiteurs nucléosidiques de la transcriptase inverse (INTI), des inhibiteurs non-nucléosidiques de la transcriptase inverse (INNTI) et des inhibiteurs de la protéase (IP). Les INTI, qui entrent en compétition avec les nucléosides naturels, empêchent l’élongation de la chaîne d’ADN [6, 7]. Les INNTI agissent comme antagonistes non compétitifs en se liant à une région hydrophobe adjacente au site catalytique de la TI [8, 9]. Les IP sont de puissants antirétroviraux qui inhibent l’activité protéolytique de la PR en s’attachant à son site actif [10].
La résistance aux ARV diminue de manière significative l’efficacité et la durée de la thérapie antirétrovirale [5, 11, 12]. La résistance aux ARV est la conséquence de l’accumulation de mutations spécifiques sur les gènes du VIH qui codent pour la TI et la PR (pour revue, voir [13])1. L’émergence de ces mutations confère aux virus mutants un avantage sélectif par rapport aux souches sauvages du VIH (souches virales non mutées). L’utilisation à grande échelle des HAART a permis d’améliorer la survie des personnes infectées en diminuant la réplication virale et en freinant l’émergence de souches résistantes contrairement aux mono- ou aux bithérapies dont l’impact sur l’émergence rapide de mutations de résistance compromet l’efficacité des HAART ultérieure [12, 14, 15]. Bien que les HAART conduisent à une baisse significative de la charge virale chez les patients traités, l’apparition de mutations de résistance n’est pas exclue [16].
Deux méthodes sont actuellement utilisées pour évaluer la résistance du VIH aux différents médicaments. Il s’agit des tests phénotypique et génotypique [17]. Le test phénotypique repose sur la détermination de la concentration de produit actif nécessaire pour inhiber la réplication virale de 50 % ou 90 %. La résistance phénotypique est mesurée en comparant la valeur de la concentration inhibitrice (CI) des isolats viraux testés à celle d’isolats de souche sauvage. Ainsi une valeur élevée de la CI reflète une perte de sensibilité du virus vis-à-vis de tel ou tel agent antirétroviral [18].
Le test génotypique est fondé sur l’analyse des séquences du gène de la PR et de la TI. La résistance génotypique reflète la présence de mutations à l’origine de résistances phénotypiques ou cliniques [19]. Il existe généralement une corrélation entre le nombre de mutations associées à la résistance aux différents médicaments et l’augmentation de la CI50. La résistance à un ARV dépend de la présence de mutations majeures ou mineures. Une mutation majeure est celle dont l’unique présence induit un niveau de résistance élevé à un ARV donné. Dans le cas des mutations mineures, l’accumulation de plusieurs substitutions secondaires est nécessaire pour observer un phénotype de résistance élevé.
La thérapie antirétrovirale
Le dernier rapport ONUSIDA/OMS sur l’état de l’épidémie de sida dans le monde révèle que l’accès au traitement antirétroviral dans les pays à faibles revenus demeure largement insuffisant [20]. Du fait de leur coût très élevé, l’usage des ARV a longtemps été réservé aux pays riches. Les ravages de la pandémie du VIH/sida dans les pays à faibles revenus sont à l’origine des initiatives récentes des Nations Unies visant à réduire le coût des médicaments. Afin de tirer le meilleur bénéfice de telles initiatives, des mesures thérapeutiques doivent être prises par les pays du Sud en tenant compte des particularités de l’épidémie du VIH/sida sévissant dans ces pays.
Les recommandations récentes de l’Organisation Mondiale de la Santé (OMS) aux pays à faibles revenus devant mettre en route un programme de traitement antirétroviral [21] incluent, entre autres, les conseils auprès des patients et des professionnels de santé, les considérations financières, les informations sur l’utilisation des ARV, l’implantation de laboratoires de dépistage, la surveillance des résistances, l’approvisionnement et la distribution des ARV et le choix judicieux du régime thérapeutique. Dans ce rapport, l’OMS recommande l’optimisation du traitement antirétroviral dans les pays du sud, obtenue par la combinaison d’au moins trois puissants ARV.
En effet, des différences génotypiques de résistances aux ARV ont été trouvées dans différents groupes, types et sous-types du VIH-1. C’est ainsi que les virus appartenant au groupe O ainsi que le VIH-2 sont porteurs de mutations sur la TI qui induisent une résistance naturelle aux INNTI [22, 23]. Une étude brésilienne a également montré que les patients sous HAART infectés par des souches virales de sous-type non B devenaient plus rapidement résistants aux médicaments antiviraux [24]. Des études effectuées récemment dans notre laboratoire, sur des isolats de sous-type C du VIH-1, ont montré la présence de polymorphismes naturels prédisposant à la résistance à certains INNTI ainsi qu’un profil de résistance spécifique à ce sous-type [25]. C’est le cas de la mutation Val106Met qui est sélectionnée par l’efavirenz (EFV) dans les souches de sous-type C et qui confère une résistance croisée aux trois INNTI commercialisés [26]. Une étude ougandaise plus récente (HIVNET 012) fait état d’une proportion plus importante de patientes porteuses de souches résistantes à la névirapine (NVP) chez les femmes infectées par le VIH-1 de sous-type D (36 %) que chez celles infectées par le VIH-1 de sous-type A (19 %) [27]. Des études sont nécessaires pour évaluer l’impact à long terme de la diversité génotypique sur la résistance aux médicaments chez les patients des régions d’Afrique subsaharienne et d’Asie du Sud-Ouest où circulent plusieurs sous-types et formes recombinantes du VIH-1 (Figure 1).
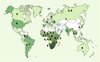 |
Figure 1. Répartition des différents sous-types du VIH-1 à travers le monde. La majorité des sous-types du VIH-1, responsables de la pandémie du VIH/sida, appartiennent à la lignée du VIH-1 appelée groupe M (groupe majeur). Ces souches sont désignées selon certaines lettres de l’alphabet (de A à K). La distribution géographique de ces sous-types du VIH-1 a été représentée schématiquement pour les cinq continents. Les souches B/F et A/E représentent des formes recombinantes. |
Stratégies visant à faciliter l’adhésion au traitement
Des études récentes ont démontré que l’adhésion au traitement et la résistance virale aux ARV chez les patients de pays à faibles revenus n’est pas différente de celle observée chez les patients de pays mieux nantis [28–31]. Cependant, il est clair que l’efficacité de ces combinaisons thérapeutiques est conditionnée par la mise en place de programmes d’aide et d’intervention destinés à éviter l’apparition des phénomènes de résistance. Ainsi, et surtout dans les pays dotés de faibles infrastructures médicales, les stratégies visant à une adhésion plus large des malades aux traitements doivent être adaptées et intégrées au schéma thérapeutique. La non-adhésion au traitement ARV est une des plus importantes causes de mortalité [32]. Les raisons rapportées incluent la toxicité des médicaments, les barrières culturelles et sociales et la lourdeur du traitement (nombre des pilules à ingérer ou fréquence des prises). Ainsi, la simplification des HAART entraîne une meilleure adhésion des patients au traitement. Plusieurs combinaisons d’ARV se retrouvent actuellement sous forme d’une pilule unique. C’est le cas du Trizivir (AZT+3TC+ABC) ou du Triomune (d4T+3TC+NVP)2. Dans le cas des IP, ce type de conditionnement nécessite la prise additionnelle de ritonavir (100 à 200 mg) dont l’effet est d’augmenter la concentration sanguine des autres IP et d’en améliorer la pharmacocinétique. Une méthode visant à augmenter l’adhésion au traitement est déjà appliquée dans le cadre de nombreux programmes antituberculeux. Il s’agit du traitement sous surveillance directe [33]. Cette méthode, bien que discutable dans le cas du traitement du VIH [34], implique un approvisionnement continu des médicaments et un encadrement des patients qui pourrait être élargi aux structures communautaires et traditionnelles comme le montre une étude haïtienne menée en milieu rural [35].
Test de génotypage : valeur pronostique et utilisation rationnelle dans les pays du Sud
Le diagnostic précoce des mutations de résistance par les tests de génotypage permet au médecin traitant de prendre les mesures les mieux adaptées pour contourner l’effet des résistances et définir le traitement optimal du patient [36]. Les études cliniques VIRADAPT et CPCRA 046 (GART) ont contribué à valider ce test [37, 38]. La décision clinique consécutive à un test de génotypage est souvent prise après analyse d’algorithmes (conçus pour interpréter les résultats de ces tests) ou d’opinions d’experts qui peuvent présenter certaines discordances [39].
La mise en place de laboratoires et d’infrastructures bio-informatiques répondant aux conditions d’utilisation d’une telle technologie demeure relativement lourde et coûteuse. Elle doit se faire conjointement à l’implantation ou au renforcement des systèmes de santé de base, tant dans les villes que dans les régions rurales les plus éloignées, pour lesquelles les examens biochimiques les plus élémentaires sont trop souvent irréalisables. Toutefois, l’évaluation rigoureuse de l’histoire médicale et du traitement du patient devrait suffire pour décider d’un premier traitement. Le génotypage pourrait être réservé aux patients devant bénéficier d’un régime thérapeutique de seconde ou de troisième ligne. Le risque de la transmission mère-enfant justifie également l’utilisation de ce test, particulièrement chez les patientes ayant déjà reçu une thérapie antirétrovirale [15].
La barrière génétique à la résistance et son utilité dans la sélection des ARV
La barrière génétique reflète un ensemble de facteurs qui contribuent à l’émergence de la résistance virale pour un ARV particulier. Ainsi, une barrière génétique élevée sera associée à une sélection lente et peu fréquente des mutations de résistance [17]. Un niveau élevé de la résistance peut se développer après une courte période de thérapie antirétrovirale en présence d’une seule mutation. C’est le cas du 3TC et des INNTI [5, 19, 40]. En revanche pour d’autres ARV comme les IP et la plupart des INTI (AZT, ABC, didanosine, d4T), une période de traitement beaucoup plus longue et une combinaison de plusieurs mutations sont souvent nécessaires pour observer des niveaux de résistance très élevés.
L’émergence de souches virales résistantes a des conséquences économiques non négligeables pour les pays à faibles revenus. Une des tâches les plus ardues pour ces pays réside dans l’accessibilité à un plus large éventail d’ARV. À ce titre, la barrière génétique à la résistance pourrait être un facteur à considérer dans la sélection des ARV entrant dans la composition des combinaisons thérapeutiques. Il n’est évidemment pas suggéré ici d’éviter tout régime comportant des INNTI en début de thérapie, mais plutôt d’utiliser ces INNTI de manière précise et contrôlée. En effet, si l’on prend le seul cas de la NVP, plusieurs essais cliniques très concluants ont rapporté son efficacité dans le cas de la prévention de la transmission du VIH de la mère à l’enfant [41]. De façon similaire, dans les pays du Nord, des résultats très significatifs ont été obtenus avec les INNTI lorsque ceux-ci étaient utilisés en trithérapie chez des patients n’ayant jamais été traités au préalable. Dans tous les cas, l’utilisation de la NVP ou de l’EFV combinée à deux INTI, dont le 3TC, donne des résultats comparables à ceux obtenus pour des combinaisons plus classiques à base d’IP [42].
Ainsi, malgré leur faible barrière génétique, les INNTI ainsi que le 3TC demeurent des composés essentiels dans l’arsenal thérapeutique actuellement disponible car leur coût est moins élevé et le nombre de comprimés à ingérer moins important (Tableau I).
Proposition de régimes thérapeutiques initiaux pour les pays à faibles revenus. Cette proposition dépend naturellement de la disponibilité des médicaments dans les différents pays. IP : inhibiteur de la protéase ; INTI : inhibiteur nucléosidique de la transcriptase inverse ; INNTI : inhibiteur non nucléosidique de la transcriptase inverse ; Combivir : AZT+3TC ; AZT : zidovudine (INTI) ; 3TC : lamivudine (INTI) ; EFV : efavirenz (INNTI) ; NVP : névirapine (INNTI) ; ddI : indinavir (IP).
Conclusions et perspectives
L’introduction de nouvelles molécules antirétrovirales dans les pays à faibles revenus représente une étape importante dans l’amélioration de la prise en charge thérapeutique des patients infectés par le VIH/sida. La mise en place immédiate de programmes d’information tenant compte des spécificités culturelles de chaque aire géographique ne peut que faciliter l’adhésion au traitement et garantir l’efficacité des nouveaux médicaments. Enfin, la gestion de l’émergence et de la propagation des souches virales résistantes implique une étroite collaboration des différents intervenants utilisant des infrastructures désignées à cet effet, tant dans les pays développés que dans les pays en émergence.
En l’absence d’un vaccin prophylactique contre le VIH, des mesures préventives telles que la promotion de pratiques sexuelles protégées, demeurent indispensables. La nécessité d’instaurer des stratégies thérapeutiques de sauvetage est primordiale. C’est pourquoi des efforts considérables ont été mis en œuvre pour rendre plus large l’accès aux médicaments antirétroviraux dans les pays en émergence. Cependant, des leçons importantes doivent être tirées de la longue expérience des pays développés en matière de thérapie antirétrovirale. Celles-ci doivent servir à orienter et mettre en place des programmes pour mieux gérer, voire éviter, l’émergence, la prolifération et la transmission des résistances associées à la prise de médicaments antirétroviraux.
Enfin, du fait de la non standardisation et du coût élevé des tests de génotypage, ceux-ci pourraient être réservés, dans un premier temps, à la surveillance épidémiologique du VIH/sida dans les pays à faibles revenus.
Article directement accessible sur http://www.iasusa.org/pub/topics/2003/issue6/215.pdf
AZT : zidovudine (INTI) ; 3TC : lamivudine (INTI) ; ABC : abacavir (INTI) ; d4T : stavudine (INTI) ; NVP : névirapine (INNTI).
Références
- Carpenter CC, Cooper DA, Fischl MA, et al. Antiretroviral therapy for HIV infection in adults. JAMA 2000; 283 : 381–90. [Google Scholar]
- Gayle HD, Hill GL. Global impact of human immunodeficiency virus and AIDS. Clin Microbiol Rev 2001; 14 : 327–35. [Google Scholar]
- Cock KM, Weiss HA. The global epidemiology of HIV/AIDS. Trop Med Int Health 2000; 5 : A3–9. [Google Scholar]
- Cohen J. Confronting the limits of success. Science 2002; 296 : 2320–4. [Google Scholar]
- Yeni PG, Hammer SM, Carpenter CCJ, et al. Antiretroviral treatment for adult HIV infection in 2002 : updated recommendations of the International AIDS Society-USA panel. JAMA 2002; 288 : 222–35. [Google Scholar]
- Furman PA, Fyfe JA, St Clair MH, et al. Phosphorylation of 3’-azido-3’-deoxythymidine and selective interactions of the 5’-triphosphate with human immunodeficiency virus reverse transcriptase. Proc Natl Acad Sci USA 1986; 83 : 8333–7. [Google Scholar]
- Hart GJ, Orr DC, Penn CR, et al. Effects of 2’-deoxy-3’-thiacytidine (3TC) 5’-triphosphate on human immunodeficiency virus reverse transcriptase and mammalian DNA polymerases alpha, beta and gamma. Antimicrob Agents Chemother 1992; 37 : 918–20. [Google Scholar]
- Spence RA, Kati WM, Anderson KS, et al. Mechanism of inhibition of HIV-1 reverse transcriptase by non-nucleoside inhibitors. Science 1995; 267 : 988–92. [Google Scholar]
- Gu Z, Quan Y, Li Z, et al. Effects of non-nucleosides inhibitors of human immunodeficiency virus type 1 in cell-free recombinant reverse transcriptase assay. J Biol Chem 1995; 270 : 31046–51. [Google Scholar]
- Boden D, Markowitz M. Resistance to human immunodeficiency type 1 protease inhibitors. Antimicrob Agents Chemother 1998; 42 : 2775–83. [Google Scholar]
- Quiros-Roldan E, Signorini S, Castelli F, et al. Analysis of HIV-1 mutation patterns in patients failing antiretroviral therapy. J Clin Lab Anal 2001; 15 : 43–6. [Google Scholar]
- Lorenzi P, Opravil M, Hirschel B, et al. Impact of drug resistance mutations on virologic response to salvage therapy. Swiss HIV cohort study. AIDS 1999; 13 : F17–21. [Google Scholar]
- Johnson VA, Brun-Vésinet F, Clotet B, et al. Drug resistance mutations in HIV-1. Top HIV Med 2003; 11 : 215–21. [Google Scholar]
- Wainberg MA, Brenner BG. HIV-1 drug resistance. In : Essex M, et al., eds. AIDS in Africa, 2nd ed. Dordrech : Kluwer Press 2002 : 345–54. [Google Scholar]
- Brenner BG, Wainberg MA. The role of antiretrovirals and drug resistance in vertical transmission. Ann NY Acad Sci 2000; 918 : 9–15. [Google Scholar]
- Gunthard HF, Wong JK, Ignacio CC, et al. Human immunodeficiency virus replication and genotypic resistance in blood and lymph nodes after a year of potent antiretroviral therapy. J Virol 1998; 72 : 2422–8. [Google Scholar]
- Kuritzkes D. Progress in drug-resistance testing in the management of antiretroviral therapy. PRN Notebook 1999; 4 : 14–8. [Google Scholar]
- Larder BA, Kemp SD, Hertogs K, et al. Quantitative prediction of HIV-1 phenotypic drug resistance from genotypes : the virtual phenotype (virtual phenotype). Antiviral Ther 2000; 5 : 49 (abstract). [Google Scholar]
- Sheldon JG, Condra JH. Genotypic analysis methods for detection of drug resistance mutations in the HIV-1 proteinase and reverse transcriptase genes. Antiviral Ther 1999; 4 : 135–42. [Google Scholar]
- ONUSIDA/OMS 2003. Le point sur l’épidémie de sida.1-39. http://www.unaids.org/ [Google Scholar]
- World Health Organization. Safe and effective use of antiretroviral treatments in adults. With particular references to resource limited setting. Geneva : WHO, 2000 : 1-21. http://whqlibdoc.who.int/hq/2000/WHO_HSI_2000.04.pdf [Google Scholar]
- Descamps D, Collin G, Letourneur F, et al. Susceptibility of human immunodeficiency virus type 1 group O isolates to antiretroviral agents : in vitro phenotypic and genotypic analysis. J Virol 1997; 71 : 8893–8. [Google Scholar]
- Loemba H, Brenner B, Parniak MA, et al. Genotypic divergence of human immunodeficiency virus type 1 Ethiopian clade C reverse transcriptase (RT) and rapid development of resistance against non-nucleoside inhibitors of RT. Antimicrob Agents Chemother 2002; 46 : 2087–94. [Google Scholar]
- Caride E, Hertogs K, Larder B, et al. Genotypic and phenotypic evidence of different drug-resistance mutation patterns between B and non-B subtype isolates of human immunodeficiency virus type 1 found in Brazilian patients failing HAART. Virus Gene 2001; 23 : 193–202. [Google Scholar]
- Loemba H, Brenner B, Parniak MA, et al. Polymorphisms of cytotoxic T-lymphocyte (CTL) and T-helper epitopes within reverse transcriptase (RT) of HIV-1 subtype C from Ethiopia and Botswana following selection of antiretroviral drug resistance. Antiviral Res 2002; 56 : 129–42. [Google Scholar]
- Brenner B, Turner D, Oliveira M, et al. A V106M mutation in HIV-1 clade C viruses exposed to efavirenz confers cross resistance to non-nucleoside reverse transcriptase inhibitors. AIDS 2003; 17 : 1–5. [Google Scholar]
- Eshleman SH, Guay LA, Mwatha A, et al. Characterization of nevirapine resistance mutations in women with subtype A Vs. D HIV-1 6-8 weeks after single-dose nevirapine (HIVNET 012). J Acquir Immune Def Syndr 2004; 35 : 126–30. [Google Scholar]
- Alves AS, Basso CR, Souza RA, et al. Virological efficacy of the people with HIV/AIDS in ARV therapy in accordance with the time of treatment in centre of reference and training in DST/AIDS, Sao Paulo, Brazil. Paris, France : 2nd IAS conference on HIV pathogenesis and treatment, 2003 : 685 (abstract). [Google Scholar]
- Weidle PJ, Downing R, Sozi C, et al. Development of phenotypic and genotypic resistance to antiretroviral therapy in the UNAIDS HIV drug access initiative-Uganda. AIDS 2003; 17 : S39–48. [Google Scholar]
- Djomand G, Roels T, Ellerbrock T, et al. Virologic and immunologic outcomes and programmatic challenges of an antiretroviral treatment pilot project in Abidjan, Côte d’Ivoire. AIDS 2003; 17 : S5–15. [Google Scholar]
- Laniece I, Ciss M, Desclaux A, et al. Adherence to HAART and its principal determinants in a cohort of Senegalese adults. AIDS 2003; 17 : S103–8. [Google Scholar]
- Hogg RS, Yip B, Chan K, et al. Nonadherence to triple combination therapy is predictive of AIDS progression and death in HIV-positive men and women. San Fransisco, USA : 7th Conference on retroviruses and opportunistic infections, 2000 : 73 (abstract). [Google Scholar]
- Amoroso A, Davis CE, Redfield RR. Antiretroviral therapy in resource-limited settings. In : Essex M, et al., eds. AIDS in Africa, 2nd ed. Dordrech : Kluwer Press, 2002 : 322–33. [Google Scholar]
- Liechty CA, Bansberg DR. Doubts about DOT : antiretroviral therapy for resource-poor countries. AIDS 2003; 17 : 1383–7. [Google Scholar]
- Farmer P, Leandre F, Mukherjee JS, et al. Community-based approaches to HIV treatment in resource-poor settings. Lancet 2001; 358 : 404–9. [Google Scholar]
- Hirsch MS, Brun-Vézinet F, Clotet B, et al. Antiretroviral drug resistance testing in adults infected with human immunodeficiency virus type 1. Recommendations of an international AIDS society-USA panel. Clin Infect Dis 2003; 37 : 113–28. [Google Scholar]
- Durant J, Clevenbergh P, Halfon P, et al. Drug-resistance genotyping in HIV-1 therapy : the VIRADAPT randomized controlled trial. Lancet 1999; 353 : 2195–9. [Google Scholar]
- Baxter JD, Mayers D, Wentworth DN, et al. Final results of CPCRA 046 : a pilot study of antiretroviral management based on plasma genotypic antiretroviral resistance testing (GART) in patients failing antiretroviral therapy. Antiviral Ther 1999; 4 : 61 (abstract). [Google Scholar]
- Ravela J, Betts BJ, Brun-Vezinet F, et al. HIV-1 protease and reverse transcriptase patterns responsible of discordances between genotypic drug resistance interpretation algorithms. J AIDS 2003; 33 : 8–14. [Google Scholar]
- Götte M, Wainberg MA. Biochemical mechanisms involved in overcoming HIV resistance to nucleoside inhibitors of reverse transcriptase. Drug Resist Updates 2000; 3 : 30–8. [Google Scholar]
- Guay LA, Musoke P, Fleming T, et al. Intrapartum and neonatal single-dose nevirapine compared with zidovudine for prevention of mother-to-child transmission of HIV-1 in Kampala, Uganda : HIVNET 012 randomised trial. Lancet 1999; 354 : 795–802. [Google Scholar]
- Van Leth F, Hassink E, Phanuphak P, et al. The 2NN study : a randomised comparative open label trial of first-line antiretroviral therapy with regimens containing either nevirapine, efavirenz, or both drugs combined in addition to stavudine and lamivudine. Boston, USA : 10th Conference on retroviruses and opportunistic infections, 2003 : 176 (abstract). [Google Scholar]
Liste des tableaux
Proposition de régimes thérapeutiques initiaux pour les pays à faibles revenus. Cette proposition dépend naturellement de la disponibilité des médicaments dans les différents pays. IP : inhibiteur de la protéase ; INTI : inhibiteur nucléosidique de la transcriptase inverse ; INNTI : inhibiteur non nucléosidique de la transcriptase inverse ; Combivir : AZT+3TC ; AZT : zidovudine (INTI) ; 3TC : lamivudine (INTI) ; EFV : efavirenz (INNTI) ; NVP : névirapine (INNTI) ; ddI : indinavir (IP).
Liste des figures
 |
Figure 1. Répartition des différents sous-types du VIH-1 à travers le monde. La majorité des sous-types du VIH-1, responsables de la pandémie du VIH/sida, appartiennent à la lignée du VIH-1 appelée groupe M (groupe majeur). Ces souches sont désignées selon certaines lettres de l’alphabet (de A à K). La distribution géographique de ces sous-types du VIH-1 a été représentée schématiquement pour les cinq continents. Les souches B/F et A/E représentent des formes recombinantes. |
| Dans le texte | |
Current usage metrics show cumulative count of Article Views (full-text article views including HTML views, PDF and ePub downloads, according to the available data) and Abstracts Views on Vision4Press platform.
Data correspond to usage on the plateform after 2015. The current usage metrics is available 48-96 hours after online publication and is updated daily on week days.
Initial download of the metrics may take a while.




