| Issue |
Med Sci (Paris)
Volume 41, Number 12, Décembre 2025
La santé des femmes : au-delà de la procréation
|
|
|---|---|---|
| Page(s) | 1024 - 1030 | |
| Section | Santé mentale | |
| DOI | https://doi.org/10.1051/medsci/2025238 | |
| Published online | 06 January 2026 | |
Dépression périnatale
Une pathologie fréquente, aux enjeux majeurs pour la santé des femmes
Perinatal depression: a common condition with major implications for women’s health
INSERM U1266, Université Paris Cité, AP-HP, Hôpital Louis Mourier, Colombes, France
*
This email address is being protected from spambots. You need JavaScript enabled to view it.
Résumé
La dépression périnatale est une maladie fréquente, touchant 10 à 20 % des femmes après un accouchement. Souvent sous-diagnostiquée, elle peut avoir de lourdes conséquences pour la mère, l’enfant et le couple. Cette synthèse aborde l’épidémiologie, les facteurs de risque et les spécificités sémiologiques. Elle insiste sur l’importance d’un dépistage systématique, d’une évaluation spécialisée, et d’une prise en charge graduée alliant traitements pharmacologiques, non pharmacologiques et un travail pluridisciplinaire.
Abstract
Perinatal depression is a common condition that concerns 10 to 20 % of women after childbirth. Often underdiagnosed, it has significant consequences for the mother’s mental health, the child’s development, and family dynamics. This review explores its epidemiology, risk factors, and distinct clinical manifestations. It highlights the need for systematic screening, expert assessment, and a stepped approach to care that integrates pharmacological and non-pharmacological interventions within a coordinated multidisciplinary framework.
© 2025 médecine/sciences – Inserm
 Article publié sous les conditions définies par la licence Creative Commons Attribution License CC-BY (https://creativecommons.org/licenses/by/4.0), qui autorise sans restrictions l’utilisation, la diffusion, et la reproduction sur quelque support que ce soit, sous réserve de citation correcte de la publication originale.
Article publié sous les conditions définies par la licence Creative Commons Attribution License CC-BY (https://creativecommons.org/licenses/by/4.0), qui autorise sans restrictions l’utilisation, la diffusion, et la reproduction sur quelque support que ce soit, sous réserve de citation correcte de la publication originale.

Vignette (© Freepik)
La dépression périnatale est un trouble de l’humeur qui survient chez les femmes dans les semaines ou les mois précédant ou suivant l’accouchement [1]. Bien qu’il n’existe pas de définition consensuelle concernant la durée précise de la période périnatale (le DSM-51 propose d’inclure la grossesse et les quatre premières semaines suivant l’accouchement, la Classification internationale des maladies [CIM] ne considère que les six semaines post-partum, tandis que les sociétés savantes vont jusqu’à la première année de vie de l’enfant), nous pouvons retenir une définition large, allant de la conception jusqu’à la fin de la première année post-partum [2].
Compte tenu de sa spécificité en termes épidémiologiques, sémiologiques, biologiques et thérapeutiques, la dépression périnatale peut être considérée comme une entité nosologique2 distincte de la dépression survenant à une autre période de la vie [3, 4].
Le dépistage efficace de la dépression périnatale représente un enjeu majeur afin de limiter son impact individuel, familial et sociétal. Dans l’article qui suit, nous présentons la fréquence et les spécificités cliniques et biologiques de cette maladie, et nous évaluons comment de meilleures connaissances peuvent permettre d’améliorer le diagnostic et de faciliter l’accès aux différents traitements à notre disposition.
Épidémiologie : une maladie fréquente et sous-estimée
Les femmes sont particulièrement exposées au risque de dépression périnatale, qui est l’une des complications les plus fréquentes observées pendant la période périnatale [1]. Elle survient chez 10 à 20 % des parturientes selon les pays, les populations, et les moyens diagnostics utilisés [5-7]. Elle se manifeste soit par une forme anténatale (c’est-à-dire débutant au cours de la grossesse), soit par une forme à début précoce, survenant dans les deux mois qui suivent l’accouchement, ou à début tardif, jusqu’à un an après celui-ci [8-10].
Une dépression périnatale peut être l’expression d’un premier épisode psychiatrique, comme celui de la décompensation d’une maladie préexistante [11, 12].
Dépression anténatale
La prévalence de dépression anténatale varie selon les études de 5 à 15 %, avec des symptômes dépressifs débutant plus fréquemment au cours du troisième trimestre de grossesse [9, 13].
Dépression du post-partum
Selon l’Enquête nationale périnatale de 2021 (population représentative des femmes accouchées au cours d’une même semaine en mars en France métropolitaine), la prévalence de dépression à deux mois post-partum était de 16,7 % [14]. Selon l’étude francilienne IGEDEPP (interaction of gene and environment of depression during postpartum), la forme à début précoce est observée chez 8,3 % des mères et la forme à début tardif chez 12,9 % d’entre elles, révélant une incidence cumulée sur un an de 18,1 % [10].
Parmi les femmes présentant une dépression du post-partum, environ 30 à 35 % auraient développé des symptômes au cours de la grossesse, suggérant, dans ce cas, une continuité des manifestations prénatales en post-partum [1, 9, 15].
Sémiologie
Sémiologie de la dépression périnatale
La dépression périnatale est définie dans le DSM-5 comme la survenue d’un épisode dépressif caractérisé au cours de la grossesse et jusqu’à quatre semaines suivant l’accouchement [16]. La clinique de l’épisode dépressif caractérisé associe notamment une tristesse de l’humeur, une perte du plaisir, un sentiment de dévalorisation, et un ralentissement psychomoteur, qui persistent au moins pendant 15 jours consécutifs (Figure 1). Les patientes sont fréquemment asthéniques, et leurs fonctions instinctuelles (sommeil, alimentation, désir et plaisir sexuel) sont altérées. Dans le cadre d’une dépression périnatale, cet épisode dépressif caractérisé est souvent associé à des symptômes anxieux, une irritabilité, une culpabilité, un sentiment d’être dépassée par les événements et des obsessions concernant la santé du nouveauné [17]. Les patientes peuvent décrire des phobies d’impulsion, c’est-à-dire des pensées intrusives qui reposent sur la crainte d’un passage à l’acte dangereux, classiquement sur l’enfant, venant majorer le sentiment de culpabilité.
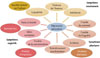 |
Figure 1 Signes et symptômes de la dépression périnatale. |
Selon une récente méta-analyse, les idées suicidaires concernent jusqu’à 8 % des femmes (intervalle de confiance à 95 % [IC 95] = 7 à 10 %] pendant la période périnatale ; cette prévalence est supérieure à celle observée dans la population générale du même âge [18] qui, dans les pays à revenu élevé, semble être d’environ 5 % [IC 95 = 4 à 6 %]. Cette même équipe a également observé une augmentation progressive de la prévalence des idées suicidaires entre le premier trimestre de la grossesse et les six semaines suivant l’accouchement [19].
Bien que la dépression périnatale et l’épisode dépressif caractérisé partagent les mêmes critères diagnostiques du DSM-5, des différences cliniques nettes apparaissent dans la fréquence et le rôle central de certains symptômes. Ainsi, la dépression périnatale est davantage marquée par la fatigue, les troubles de l’appétit et les symptômes psychomoteurs, alors que la tristesse, l’anhédonie3, les troubles du sommeil et les idées suicidaires sont plus fréquents dans l’épisode dépressif caractérisé non périnatal. L’analyse en réseau de symptômes4 indique que le symptôme central de l’épisode dépressif caractérisé est la tristesse, alors que les idées suicidaires occupent une place plus centrale dans la dépression périnatale, suggérant une organisation différente des tableaux cliniques [4].
Une dépression périnatale peut s’inscrire aussi bien dans le cadre d’un trouble dépressif caractérisé que dans celui d’un trouble bipolaire, car le post-partum est une période propice à l’apparition ou à la récurrence de ce dernier [20, 21].
Diagnostics différentiels
D’autres tableaux cliniques, associant différentes manifestations psychiatriques, peuvent apparaître au cours de la période périnatale, et être confondus avec une dépression périnatale [22].
Tout d’abord, le baby blues du post-partum, est une réponse émotionnelle transitoire qui apparaît peu après l’accouchement. Il concerne entre 30 % et 80 % des femmes selon les études, et sa durée n’excède généralement pas dix jours [23, 24]. Il se manifeste par une instabilité émotionnelle marquée, des pleurs fréquents, des troubles du sommeil, une fatigue intense, une anxiété accrue, une irritabilité notable et, parfois, une hypersensibilité sensorielle. Bien que le baby blues ne soit pas considéré comme une maladie en soi et ne nécessite pas de traitement spécifique, une forme particulièrement marquée ou prolongée peut annoncer l’installation d’un épisode dépressif post-partum. Le risque de développer une dépression est alors accru, d’un facteur de deux à trois selon les études, notamment dans les six mois suivant la naissance [23]. À l’autre extrémité du spectre des troubles de l’humeur, la psychose puerpérale constitue une affection psychiatrique grave, mais rare, touchant environ 0,1 à 0,2 % des mères [25]. Elle survient en général dans les premières semaines après la naissance [26] et affecte plus fréquemment les femmes de plus de 35 ans, en particulier celles ayant des antécédents de trouble bipolaire [22]. Ce tableau clinique représente une urgence médicale en raison de l’évolution rapide des symptômes et du risque de passage à l’acte suicidaire ou d’infanticide, justifiant souvent une hospitalisation immédiate [26]. Le risque de survenue est extrêmement élevé chez les patientes bipolaires, avec près de 20 % d’entre elles présentant une rechute psychotique dans le post-partum [25]. Les signes caractéristiques incluent une agitation psychomotrice, des troubles importants du sommeil, une désorganisation de la pensée et du comportement, la présence de délires, d’hallucinations ou un état confusionnel ainsi qu’une participation affective intense [22].
Les facteurs de risque
Une maladie multifactorielle
La dépression périnatale est une maladie multifactorielle pour laquelle de nombreux facteurs de risque ont été décrits, dont, en premier lieu, des antécédents psychiatriques personnels ou familiaux de dépression, des troubles de l’humeur, des troubles anxieux, des troubles liés à l’usage de drogues et des troubles de la personnalité [27]. Les antécédents d’abus physiques, émotionnels ou encore sexuels ont aussi un impact spécifique sur le risque de dépression périnatale [28, 29]. Sur le plan obstétrico-pédiatrique, une naissance prématurée ou le mode d’accouchement constituent également des facteurs de risque bien connus de dépression périnatale [30]. Enfin, certaines caractéristiques sociodémographiques, telles que les âges maternels extrêmes, un milieu socioéconomique défavorisé, l’isolement social ainsi qu’une relation de couple insatisfaisante favorisent également la survenue d’une dépression périnatale [31].
Il est intéressant de noter que ces facteurs de risque diffèrent parfois entre les formes de dépression du post-partum à début précoce et celles à début tardif avec, par exemple, un poids plus prépondérant des antécédents familiaux dans la dépression du post-partum à début tardif que dans celle à début précoce [31] (Figure 2).
La génétique
La dépression est d’origine polygénique, c’est-à-dire que des effets de variations génétiques s’additionnent et concourent à son émergence [33]. Les études d’associations pangénomiques (genome-wide association studies ou GWAS) ont mis en évidence plusieurs dizaines de ces variations (single nucleotide polymorphism ou SNP) [34]. Les SNP identifiés sont retrouvés dans des gènes impliqués dans la régulation neurotrophique ainsi que dans le fonctionnement cérébral, notamment au niveau du cortex préfrontal et du cortex cingulaire antérieur. Les variations identifiées peuvent également être impliquées dans une modification de la neurotransmission au niveau des circuits dopaminergiques et sérotoninergiques. Au total, les SNP rapportés dans ces études représenteraient 9 % de l’héritabilité totale de la dépression [34] qui a, par ailleurs, été évaluée comme représentant 30 à 40 % des cas, d’après les études sur les jumeaux et les agrégations familiales.
En comparaison, l’héritabilité de la dépression périnatale est plus importante, de l’ordre de 44 à 54 %, et spécifique, car un tiers des facteurs génétiques identifiés lui sont propres et non partagés avec la dépression, en dehors de la période périnatale [35]. Dans ce contexte, plusieurs gènes candidats impliqués dans la neurotransmission, la neuroplasticité, et les bouleversements hormonaux de la grossesse et du post-partum, ont été explorés [36]. Le rôle de l’œstrogène, comme facteur de régulation épigénétique, de même que le taux d’ocytocine, impliqué dans l’attachement maternel, ont été évoqués comme des facteurs prédictifs de la survenue d’une dépression du post-partum. Une distinction entre la dépression du post-partum à début précoce et celle à début tardif a également été relevée, puisque certaines variations génétiques n’ont été retrouvées que dans la forme à début précoce. Les résultats du premier GWAS réalisé spécifiquement sur la dépression du post-partum, à partir des données franciliennes d’IGE-DEPP, ont également mis en évidence des variations génétiques propres à ses deux formes [37].
Les mesures de scores polygéniques (polygenic risk scores ou PRS), qui estiment la probabilité de vulnérabilité devant une maladie lorsqu’un individu est porteur des variations génétiques qui lui sont associées, ont montré la proximité génétique entre la dépression périnatale et la dépression [38, 39]. Ces scores ont également appuyé la spécificité des deux formes de dépression du post-partum en montrant que seule la forme précoce partage des facteurs de risque génétiques avec le trouble bipolaire [37].
Les conséquences psychiatriques
La dépression périnatale affecte non seulement la santé psychique des mères, mais aussi l’équilibre du couple, la dynamique familiale et le développement global de l’enfant [40]. Cette maladie perturbe le lien mère-enfant, compromet les premières interactions et altère le développement global de l’enfant.
Évolution du trouble chez la mère
Si certaines femmes connaissent une amélioration spontanée de leurs symptômes après l’accouchement, une large proportion présente des symptômes persistants au-delà de la première année [9, 41]. Les formes précoces de dépression (anténatales ou précoces en post-partum) semblent associées à un risque de chronicisation plus élevé [2, 7, 15].
La dépression périnatale constitue également un facteur de risque majeur de rechute : le taux de récurrence atteint environ 40 %, et jusqu’à 50 %, lors de grossesses ultérieures [42]. Elle peut révéler ou précipiter un trouble bipolaire, notamment dans les premières semaines post-partum, période à haut risque de décompensation des troubles psychiatriques [20, 25].
Le suicide reste la complication la plus grave. Il représente la pre- mière cause de mortalité maternelle dans l’année suivant la naissance dans plusieurs pays [43]. Dans les six mois qui suivent l’accouchement, les moyens létaux envisagés pour parvenir au suicide sont également plus violents, ce qui témoigne d’une certaine gravité des idées suicidaires [43]. D’autres conséquences psychiatriques incluent l’apparition ou l’aggravation de troubles anxieux et l’augmentation de comportements à risque, tels que la consommation de drogues [3].
Les conséquences non psychiatriques
En général, les femmes concernées par la dépression périnatale accèdent moins fréquemment aux soins prénataux et postnataux, avec pour conséquence une morbidité et une mortalité accrue. La dépression périnatale est liée à un risque majoré de complications obstétricales : prématurité, prééclampsie5, diabète gestationnel ou faible poids de naissance [44].
Les conséquences sur la relation mère-enfant et l’enfant
Les mères déprimées interagissent moins avec leur nourrisson, elles pratiquent moins souvent le contact peau à peau, et répondent moins efficacement aux signaux de détresse de l’enfant [26]. Ces comportements altèrent l’attachement et le développement socio-affectif de l’enfant [45].
Le développement cognitif de l’enfant peut également être affecté : avec un quotient intellectuel plus faible, des troubles du langage, et des difficultés d’apprentissage [46]. À plus long terme, ces enfants sont davantage exposés à des troubles du comportement, des troubles anxieux et à une dépression à l’adolescence [47].
Les conséquences familiales et sociétales
La dépression maternelle augmente le risque de conflit conjugal, de séparation, et favorise l’émergence de troubles dépressifs chez le partenaire [42]. Ainsi, la dépression paternelle concerne entre 6 et 10 % des futurs et nouveaux pères ; son principal facteur prédictif est la dépression périnatale de la mère [48].
Sur le plan économique, le coût estimé par dyade de dépenses de soins dépasse 70 000 € en France et atteint des montants similaires dans d’autres pays industrialisés. Pourtant, la prévention et le traitement précoce s’avèrent cinq fois moins coûteux que l’absence de prise en charge [49].
Le dépistage de la dépression périnatale
Une maladie sous-diagnostiquée
Malgré sa fréquence et ses conséquences bien documentées, la dépression périnatale reste largement non dépistée dans la pratique clinique [41, 50]. Plus de la moitié des femmes concernées ne reçoivent aucun diagnostic pendant la grossesse, et ce taux monte jusqu’à 70 % dans le post-partum [50].
Au-delà du dépistage, l’accès au traitement reste très limité. On estime que 85 % des femmes atteintes de dépression périnatale ne bénéficient d’aucune prise en charge thérapeutique. Parmi les 15 % qui reçoivent un traitement, seule la moitié auraient accès à une prise en charge jugée adaptée, ce qui signifie que plus de 90 % des femmes restent sans prise en charge appropriée [50].
Plusieurs obstacles persistent : la stigmatisation autour de la souffrance psychique maternelle, le manque de sensibilisation des professionnels de santé, et l’absence de dépistage systématique dans certains contextes.
Une organisation des soins pluridisciplinaire, et un dépistage systématique
La période périnatale est marquée par des interactions régulières avec divers professionnels de santé. Ces rencontres offrent de précieuses opportunités pour aborder la santé mentale des femmes et détecter précocement les signes de vulnérabilité psychique. Ce repérage peut s’appuyer sur l’observation clinique ou sur des outils de dépistage validés [51]. L’évaluation ne doit pas se limiter à l’état psychique de la mère seule, mais prendre en compte l’ensemble de la situation : l’état du bébé, la qualité des interactions mère-enfant, ainsi que les conditions familiales et sociales.
Les recommandations mondiales actuelles vont toutes dans le sens d’un dépistage systématique de la dépression périnatale [52]. Un dépistage mené de manière précoce, en amont ou peu après la naissance, permet d’identifier rapidement les femmes à risque ou présentant déjà des symptômes, et d’intervenir avant que les difficultés ne s’aggravent. Il permet la mise en place précoce d’un accompagnement efficace reposant sur une coopération entre acteurs de différentes disciplines : sages-femmes, médecins généralistes, gynécologues-obstétriciens, (pédo)-psychiatres, psychologues, pédiatres, travailleurs sociaux, et dispositifs médico-sociaux tels que la protection maternelle infantile (PMI) ou l’aide sociale à l’enfance (ASE).
L’outil de dépistage le plus utilisé est l’Edinburgh postnatal depression scale (EPDS), un auto-questionnaire de dix items validé pour la grossesse et le post-partum [51]. Bien qu’il ne permette pas de poser un diagnostic, l’EPDS est facile à utiliser, il est bien accepté par les cliniciens et par les patientes, et ses seuils (≥ 10 pour symptômes modérés, ≥ 13 pour dépression périnatale probable) sont adaptés à la grossesse et au post-partum [51].
La prise en charge : entre médicaments, psychothérapie et approches intégratives
La prise en charge repose sur une approche personnalisée, tenant compte de la sévérité des symptômes, de l’allaitement, et du contexte psychosocial. Des recommandations ont récemment été publiées par le réseau canadien CANMAT (Canadian network for mood and anxiety treatments) [53]. Les psychothérapies, notamment la thérapie cognitivo-comportementale (TCC) et la thérapie interpersonnelle (TIP), sont recommandées en première intention pour les formes légères à modérées. Les antidépresseurs de type ISRS (inhibiteurs de la recapture de la sérotonine) sont privilégiés, dans les formes modérées à sévères ; ils peuvent être proposés seuls ou en association avec une psychothérapie. À noter, la sertraline est souvent citée en première intention, car elle est compatible avec la grossesse et l’allaitement. La prévention pharmacologique est envisagée dans les cas de dépression récurrente ou d’antécédents sévères, et les situations à risque élevé (suicide, psychose, trouble bipolaire) nécessitent une prise en charge spécialisée.
Au-delà des approches conventionnelles, les recommandations de la CANMAT reconnaissent l’intérêt de stratégies complémentaires, notamment dans les situations où les femmes ne souhaitent pas ou ne peuvent pas recourir à un traitement psychotrope, ou en l’absence d’accès rapide à une psychothérapie. Ces approches incluent une activité physique adaptée, le yoga prénatal, la marche ou la natation ayant montré une efficacité modérée dans la réduction des symptômes dépressifs, et des interventions basées sur la pleine conscience (MBCT – mindfulness-based cognitive therapy) et l’importance du support social. Ainsi, les interventions au domicile, le soutien parental et les groupes de pairs pourraient réduire l’isolement et renforcer les capacités d’adaptation des femmes au cours de la période périnatale. Enfin, une littérature émerge sur la pertinence d’interventions numériques : des applications mobiles validées cliniquement ou des programmes de thérapie en ligne pourraient offrir une solution accessible, notamment en zones rurales ou dans des contextes de ressources limitées [54]. Bien que les données de haute qualité restent limitées pour certaines de ces interventions, leur intégration raisonnée dans les parcours de soins est encouragée, en complément ou en relais des stratégies validées.
Conclusion
La dépression périnatale est une maladie fréquente, évitable et traitable. Sa détection précoce et sa prise en charge multidisciplinaire sont des priorités pour améliorer la santé des femmes et le bon développement de l’enfant. Le modèle idéal est un parcours de soins gradué, coordonné, pluridisciplinaire et centré sur la patiente, articulant dépistage, évaluation clinique, interventions psychothérapeutiques ou médicamenteuses, et soutien social.
Liens d’intérêt
Les auteures déclarent n’avoir aucun lien d’intérêt concernant les données publiées dans cet article.
Cinquième édition (2013) du Manuel diagnostique et statistique des troubles mentaux (ndlr).
La nosologie est une branche de la médecine qui étudie les principes généraux de classification des maladies (ndlr).
L’anhédonie est caractérisée par l’incapacité d’un sujet à ressentir des émotions positives lors de situations de vie pourtant considérées antérieurement comme plaisantes (ndlr).
L’analyse en réseau est une méthode statistique qui vise à étudier les relations entre les symptômes qui constituent un trouble donné (ndlr).
La prééclampsie est une maladie fréquente de la grossesse, notamment associée à une hypertension artérielle et à l’apparition de protéines dans les urines (ndlr).
Références
- Howard LM, Molyneaux E, Dennis C-L, et al. Non-psychotic mental disorders in the perinatal period. Lancet 2014 ; 384 : 1775–88. [CrossRef] [PubMed] [Google Scholar]
- Postpartum Depression: Action towards causes and treatment (PACT) consortium. heterogeneity of postpartum depression: a latent class analysis. Lancet Psychiatry 2015 ; 2 : 59–67. [Google Scholar]
- Pawluski JL, Lonstein JS, Fleming AS. The neurobiology of postpartum anxiety and depression. Trends Neurosci. 2017 ; 40 : 106–20. [Google Scholar]
- Tebeka S, Gauld C, Belzeaux R, et al. Major depressive episode and postpartum depression: A network analysis comparison on the IGEDEPP cohort. Eur Psychiatry J Assoc Eur Psychiatr 2023 ; 66 : e51. [Google Scholar]
- Woody CA, Ferrari AJ, Siskind DJ, et al. A systematic review and meta-regression of the prevalence and incidence of perinatal depression. J Affect Disord 2017 ; 219 : 86–92. [PubMed] [Google Scholar]
- Bhat A, Nanda A, Murphy L, et al. A systematic review of screening for perinatal depression and anxiety in community-based settings. Arch Womens Ment Health 2022 ; 25 : 33–49. [Google Scholar]
- Shorey S, Chee CYI, Ng ED, et al. Prevalence and incidence of postpartum depression among healthy mothers: A systematic review and meta-analysis. J Psychiatr Res 2018 ; 104 : 235–48. [Google Scholar]
- Kothari C, Wiley J, Moe A, et al. Maternal depression is not just a problem early on. Public Health 2016 ; 137 : 154–61. [Google Scholar]
- Wikman A, Axfors C, Iliadis SI, et al. Characteristics of women with different perinatal depression trajectories. J Neurosci Res 2020 ; 98 : 1268–82. [Google Scholar]
- Tebeka S, Le Strat Y, De Premorel Higgons A, et al. Prevalence and incidence of postpartum depression and environmental factors: The IGEDEPP cohort. J Psychiatr Res 2021 ; 138 : 366–74. [Google Scholar]
- Qiu W, Hodges TE, Clark EL, et al. Perinatal depression: Heterogeneity of disease and in animal models. Front Neuroendocrinol 2020 ; 59 : 100854. [Google Scholar]
- Meltzer-Brody S, Larsen JT, Petersen L, et al. Adverse life events increase risk for postpartum psychiatric episodes: A population-based epidemiologic study. Depress Anxiety 2018 ; 35 : 160–7. [Google Scholar]
- Yin X, Sun N, Jiang N, et al. Prevalence and associated factors of antenatal depression: Systematic reviews and meta-analyses. Clin Psychol Rev 2021 ; 83 : 101932. [Google Scholar]
- Doncarli A, Tebeka S, Demiguel V, et al. Prévalence de la dépression, de l’anxiété et des idées suicidaires à deux mois post-partum : données de l’Enquête nationale périnatale 2021 en France hexagonale. 2023. [Google Scholar]
- Dlamini LP, Amelia VL, Shongwe MC, et al. Antenatal depression across trimesters as a risk for postpartum depression and estimation of the fraction of postpartum depression attributable to antenatal depression: A systematic review and meta-analysis of cohort studies. Gen Hosp Psychiatry 2023 ; 85 : 35–42. [Google Scholar]
- American Psychiatric Association. DSM-5 : diagnostic and statistical manual of mental disorders, 5th edition. 2013 : 1275 p. [Google Scholar]
- Stewart DE, Vigod S. Postpartum depression. N Engl J Med 2016 ; 375 : 2177–86. [Google Scholar]
- Xiao M, Hu Y, Huang S, et al. Prevalence of suicidal ideation in pregnancy and the postpartum: A systematic review and meta-analysis. J Affect Disord 2022 ; 296 : 322–36. [Google Scholar]
- Xiao M, Fu B, Huang S, et al. Trajectories of perinatal suicidal ideation from early pregnancy to six weeks postpartum and their influencing factors: A prospective longitudinal study. Psychiatry Res 2023 ; 328 : 115467. [Google Scholar]
- Tebeka S, Godin O, Mazer N, et al. Clinical characteristics of bipolar disorders with postpartum depressive onset. Prog. Neuropsychopharmacol. Biol Psychiatry 2021 ; 107 : 110225. [Google Scholar]
- Liu X, Agerbo E, Li J, et al. Depression and anxiety in the postpartum period and risk of bipolar disorder: a danish nationwide register-based cohort study. J Clin Psychiatry 2017 ; 78 : e469–76. [Google Scholar]
- Norhayati MN, Hazlina NHN, Asrenee AR, et al. Magnitude and risk factors for postpartum symptoms: a literature review. J Affect Disord 2015 ; 175 : 34–52. [Google Scholar]
- Landman A, Ngameni EG, Dubreucq M, et al. Postpartum blues: a predictor of postpartum depression, from the IGEDEPP Cohort. Eur Psychiatry J Assoc Eur Psychiatr 2024 ; 67 : e30. [Google Scholar]
- Rezaie-Keikhaie K, Arbabshastan ME, Rafiemanesh H, et al. Systematic review and meta-analysis of the prevalence of the maternity blues in the postpartum period. JOGNN 2020 ; 49 : 127–36. [Google Scholar]
- Perry A, Gordon-Smith K, Di Florio A, Craddock N, et al. Mood episodes in pregnancy and risk of postpartum recurrence in bipolar disorder: The Bipolar Disorder Research Network Pregnancy Study. J Affect Disord 2021 ; 294 : 714–22. [Google Scholar]
- Stewart DE, Vigod SN. Postpartum depression: pathophysiology, treatment, and emerging therapeutics. Annu Rev Med 2019 ; 70 : 183–96. [Google Scholar]
- Tebeka S, Le Strat Y, Dubertret C. Developmental trajectories of pregnant and postpartum depression in an epidemiologic survey. J Affect Disord 2016 ; 203 : 62–8. [Google Scholar]
- Hutchens BF, Kearney J. Risk factors for postpartum depression: an umbrella review. J Midwifery Womens Health 2020 ; 65 : 96–108. [Google Scholar]
- Tebeka S, Le Strat Y, Etain B, et al. Childhood trauma and perinatal depression: data from the IGEDEPP cohort. J Clin Psychiatry 2021 ; 82 : 13664. [Google Scholar]
- De Paula Eduardo JAF, De Rezende MG, Menezes PR, et al. Preterm birth as a risk factor for postpartum depression: A systematic review and meta- analysis. J Affect Disord 2019 ; 259 : 392–403. [Google Scholar]
- Tebeka S, Le Strat Y, Mandelbrot L, et al. Early- and late-onset postpartum depression exhibit distinct associated factors: the IGEDEPP prospective cohort study. BJOG 2021 ; 128 : 1683–93. [Google Scholar]
- Underwood L, Waldie K, D’Souza S, et al. A review of longitudinal studies on antenatal and postnatal depression. Arch Womens Ment Health 2016 ; 19 : 711–20. [Google Scholar]
- McIntosh AM, Sullivan PF, Lewis CM. Uncovering the genetic architecture of major depression. Neuron 2019 ; 102 : 91–103. [Google Scholar]
- Howard DM, Adams MJ, Clarke T-K, et al. Genome-wide meta-analysis of depression identifies 102 independent variants and highlights the importance of the prefrontal brain regions. Nat Neurosci 2019 ; 22 : 343–52. [Google Scholar]
- Viktorin A, Meltzer-Brody S, Kuja-Halkola R, et al. Heritability of perinatal depression and genetic overlap with nonperinatal depression. Am J Psychiatry 2016 ; 173 : 158–65. [Google Scholar]
- Elwood J, Murray E, Bell A, et al. A systematic review investigating if genetic or epigenetic markers are associated with postnatal depression. J Affect Disord 2019 ; 253 : 51–62. [Google Scholar]
- Tebeka S, Gloaguen E, Mullaert J, et al. Genome-wide association study of early-onset and late-onset postpartum depression: the IGEDEPP prospective study. Eur Psychiatry J Assoc Eur Psychiatr 2024 ; 67 : 1–36. [Google Scholar]
- Kiewa J, Meltzer-Brody S, Milgrom J, et al. Perinatal depression is associated with a higher polygenic risk for major depressive disorder than non- perinatal depression. Depress Anxiety 2022 ; 39 : 182–91. [Google Scholar]
- Pouget JG, Taylor VH, Dennis C-L, et al. Preliminary insights into the genetic architecture of postpartum depressive symptom severity using polygenic risk scores. Pers Med Psychiatry 2021 ; 27-8 : 100081. [Google Scholar]
- Zhong M, Zhang H, Yu C, et al. Application of machine learning in predicting the risk of postpartum depression: A systematic review. J Affect Disord 2022 ; 318 : 364–79. [Google Scholar]
- Gidén K, Vinnerljung L, Iliadis SI, et al. Feeling better? - Identification, interventions, and remission among women with early postpartum depressive symptoms in Sweden: a nested cohort study. Eur Psychiatry J Assoc Eur Psychiatr 2024 ; 67 : e14. [Google Scholar]
- Clifford BN, Eggum ND, Rogers A, et al. Mothers’ and fathers’ depressive symptoms across four years postpartum: An examination of between- and bidirectional within-person relations. J Affect Disord 2024 ; 351 : 560–8. [Google Scholar]
- Doncarli A, Gorza M, Gomes E, et al. Perinatal suicide: Recent epidemiological data and prevention strategies. Bull Epidémiologique Hebd 2023. [Google Scholar]
- Jahan N, Went TR, Sultan W, et al. Untreated depression during pregnancy and its effect on pregnancy outcomes: a systematic review. Cureus 2021 ; 13 : e17251. [Google Scholar]
- Slomian J, Honvo G, Emonts P, et al. Consequences of maternal postpartum depression: A systematic review of maternal and infant outcomes. Womens Health 2019 ; 15 : 174550651984404. [Google Scholar]
- Fan X, Wu N, Tu Y, et al. Perinatal depression and infant and toddler neurodevelopment: A systematic review and meta-analysis. Neurosci Biobehav Rev 2024 ; 159 : 105579. [Google Scholar]
- Murray L, Arteche A, Fearon P, et al. Maternal postnatal depression and the development of depression in offspring up to 16 years of age. J Am Acad Child Adolesc Psychiatry 2011 ; 50 : 460–70. [Google Scholar]
- Rao W-W, Zhu X-M, Zong Q-Q, et al. Prevalence of prenatal and postpartum depression in fathers: A comprehensive meta-analysis of observational surveys. J Affect Disord 2020 ; 263 : 491–9. [Google Scholar]
- Kingston D, Tough S, Whitfield H. Prenatal and postpartum maternal psychological distress and infant development: a systematic review. Child Psychiatry Hum Dev 2012 ; 43 : 683–714. [Google Scholar]
- Goodman JH. Perinatal depression and infant mental health. Arch Psychiatr Nurs 2019 ; 33 : 217–24. [Google Scholar]
- Levis B, McMillan D, Sun Y, et al. Comparison of major depression diagnostic classification probability using the SCID, CIDI, and MINI diagnostic interviews among women in pregnancy or postpartum: An individual participant data meta-analysis. Int J Methods Psychiatr Res 2019 ; e1803. [Google Scholar]
- Yang Y, Wang T, Wang D, et al. Gaps between current practice in perinatal depression screening and guideline recommendations: a systematic review. Gen Hosp Psychiatry 2024 ; 89 : 41–8. [Google Scholar]
- Vigod SN, Frey BN, Clark CT, et al. Canadian Network for Mood and Anxiety Treatments 2024 Clinical Practice Guideline for the Management of Perinatal Mood, Anxiety, and Related Disorders: Guide de pratique 2024 du Canadian Network for Mood and Anxiety Treatments pour le traitement des troubles de l’humeur, des troubles anxieux et des troubles connexes périnatals. Can J Psychiatry Rev Can Psychiatr 2025 ; 70 : 429–89. [Google Scholar]
- Lewkowitz AK, Whelan AR, Ayala NK, et al. The effect of digital health interventions on postpartum depression or anxiety: a systematic review and meta-analysis of randomized controlled trials. Am J Obstet Gynecol 2024 ; 230 : 12–43. [Google Scholar]
Liste des figures
 |
Figure 1 Signes et symptômes de la dépression périnatale. |
| Dans le texte | |
 |
Figure 2 Facteurs de risque de la dépression périnatale (adapté de [32]). |
| Dans le texte | |
Current usage metrics show cumulative count of Article Views (full-text article views including HTML views, PDF and ePub downloads, according to the available data) and Abstracts Views on Vision4Press platform.
Data correspond to usage on the plateform after 2015. The current usage metrics is available 48-96 hours after online publication and is updated daily on week days.
Initial download of the metrics may take a while.




