| Issue |
Med Sci (Paris)
Volume 35, Number 3, Mars 2019
|
|
|---|---|---|
| Page(s) | 207 - 209 | |
| Section | Le Magazine | |
| DOI | https://doi.org/10.1051/medsci/2019043 | |
| Published online | 01 April 2019 | |
L’élimination des macrophages tumoraux
Une voie pour améliorer l’efficacité de l’immunothérapie anticancéreuse
Improving efficacy of cancer immunotherapy through targeting of macrophages
1
Inserm, U1016, Institut Cochin, 22, rue Méchain, 75014 Paris, France
2
CNRS, UMR8104, Paris, France
3
Université Paris Descartes, Sorbonne Paris Cité, Paris, France
4
Institut de Recherches Servier, 125, Chemin de Ronde, 78290 Croissy-sur-Seine, France
*
This email address is being protected from spambots. You need JavaScript enabled to view it.
Les immunothérapies sont une véritable révolution thérapeutique en cancérologie comme l’atteste l’attribution du prix de Nobel de physiologie ou médecine 2018 à James Allison et Tasuku Honjo. L’objectif de cette stratégie est d’activer, de façon efficace et ciblée, le système immunitaire du patient chargé de détruire les cellules tumorales, notamment les lymphocytes T cytotoxiques. Cela peut se faire, par exemple, par administration d’anticorps monoclonaux, tels que les anti-PD1 (programmed cell death 1). Dans plusieurs cancers, comme le mélanome, les résultats cliniques sont extrêmement prometteurs et parfois mêmes très spectaculaires, avec des guérisons de malades comme nous ne l’avions jamais observé auparavant. Mais ces stratégies ne bénéficient pas à tous les patients : une proportion de patients (inférieure à 30 %) atteints de mélanome, de cancers du poumon et de cancers du rein, répond aux anticorps anti-PD-1, mais d’autres cancers et notamment ceux de la prostate et du pancréas sont pour le moment réfractaires à ces traitements. Les recherches actuelles se concentrent donc sur l’identification des différents obstacles à l’action anti-tumorale des lymphocytes T cytotoxiques afin de les contourner et de proposer des voies de traitement contre le cancer plus performantes et plus générales [1].
Les lymphocytes T sont rarement capables d’atteindre les cellules cancéreuses
Pour que le lymphocyte T cytotoxique accomplisse sa fonction, il doit reconnaître et répondre correctement à des antigènes tumoraux qui sont exprimés à la surface de la cellule cancéreuse. Certaines tumeurs accumulent peu de mutations ; elles ne sont donc pas ou peu reconnues par les lymphocytes T. Les tumeurs constituent également un environnement particulièrement hostile à l’action anti-tumorale des lymphocytes T.
Outre PD-1, d’autres molécules sont susceptibles d’empêcher les lymphocytes T d’attaquer la tumeur. Par ailleurs, une activité destructrice des lymphocytes T envers la tumeur n’est pas suffisante. Comme le montre la Figure 1, la capacité des lymphocytes T à former un contact avec la cellule maligne dépend en effet de plusieurs étapes durant lesquelles ces cellules se déplacent activement [2]. Comme pour toute réponse immunitaire, la première étape se déroule dans le ganglion le plus proche de la tumeur, le ganglion drainant. Dans cet organe, des lymphocytes T CD8 naïfs qui reconnaissent un antigène tumoral présenté à la surface d’une cellule dendritique vont subir un changement d’état leur permettant d’acquérir leurs fonctions cytotoxiques, mais également des capacités à migrer très spécifiquement vers la tumeur. Ces lymphocytes vont ensuite pénétrer dans les tumeurs en traversant les vaisseaux sanguins puis successivement naviguer dans le stroma tumoral, entrer en contact avec des cellules et des composants du stroma, et finalement, interagir avec la cellule cancéreuse afin de la détruire. Chez certains patients atteints de cancers, il est désormais admis qu’une, voire plusieurs de ces étapes, ne s’effectuent pas normalement [3]. Premièrement, l’entrée des lymphocytes T dans les tumeurs est souvent défectueuse, liée à des anomalies des vaisseaux sanguins des tumeurs et à l’expression altérée de certaines molécules d’adhérence. Cependant, même lorsque les lymphocytes T parviennent à infiltrer les tumeurs, ils sont rarement en contact avec les cellules tumorales, mais s’accumulent dans le stroma (Figure 2) [4, 5] (→).
(→) Voir la Nouvelle de H. Salmon et E. Donnadieu, m/s n° 10, octobre 2012, page 824
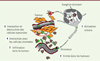 |
Figure 1. Migration des lymphocytes T au cours d’une réponse antitumorale. Pour atteindre la cellule cancéreuse, les lymphocytes T doivent franchir différentes étapes durant lesquelles ils se déplacent activement. Dans un premier temps, ils migrent du ganglion drainant vers la tumeur (1). Puis, ils vont traverser les vaisseaux sanguins de cette dernière (2) et se déplacer dans le stroma (3-4). Enfin, ils pourront éventuellement entrer en contact avec la cellule cancéreuse avant de la détruire (5). |
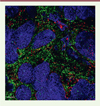 |
Figure 2. Distribution des lymphocytes T, des macrophages et des cellules tumorales dans une tumeur pulmonaire humaine. Les cellules tumorales (bleu) s’organisent en îlots compacts entourés de lymphocytes T (vert) et de macrophages (rouge) (échelle : 100 μm). |
Ce défaut d’interaction entre lymphocytes et cellules malignes pourrait contribuer à expliquer pourquoi certaines immunothérapies anticancéreuses ne donnent pas toujours les résultats attendus. D’ailleurs, des essais cliniques indiquent que chez les patients qui répondent bien aux anticorps anti-PD-1, les tumeurs, avant le traitement, sont enrichies en lymphocytes T CD8 en contact avec des cellules tumorales. À l’inverse, chez certains patients réfractaires à ces stratégies, les tumeurs contiennent bien des lymphocytes T CD8, mais ces derniers sont localisés en dehors des amas tumoraux [6].
L’enjeu des recherches actuelles vise à identifier les mécanismes à l’origine de l’incapacité des lymphocytes T à infiltrer l’épithélium tumoral.
Pour aborder ce point, nous avons mis au point et utilisé une approche expérimentale d’explants tumoraux maintenus en survie, qui, à l’aide de techniques d’imagerie de fluorescence, nous ont permis d’analyser la migration de lymphocytes T au sein d’un microenvironnement préservé [7, 8]. Nos travaux précédents ont montré que la matrice extracellulaire, particulièrement dense dans les tumeurs solides en progression, contrôle de façon négative les déplacements des lymphocytes T et leur capacité à entrer en contact avec les cellules tumorales [7, 8].
Les macrophages des tumeurs : un obstacle au contact entre lymphocytes T et cellules tumorales
Les tumeurs solides sont aussi enrichies en macrophages qui ont été décrits comme étant associés à un mauvais pronostic dans de nombreux cancers [9]. Plusieurs mécanismes peuvent rendre compte de l’action pro-tumorale des macrophages, y compris une suppression des fonctions lymphocytaires T. Cependant, les bases moléculaires et cellulaires de cette action négative des macrophages sur les lymphocytes T restent incomprises.
En utilisant la microscopie par imagerie dynamique sur des tranches de tumeurs fraîches isolées de patients atteints d’un cancer du poumon, nous avons remarqué que, dans le stroma, les macrophages forment des interactions de longue durée avec les lymphocytes T, les rendant relativement statiques [9]. Les lymphocytes T qui ne sont pas en contact avec les macrophages sont en revanche plus mobiles et plus susceptibles de migrer vers les cellules tumorales. Ces résultats suggèrent que les macrophages séquestrent les lymphocytes T loin des cellules tumorales, les empêchant de remplir leur rôle destructeur de cellules cancéreuses. Nous avons testé cette hypothèse dans deux modèles murins de cancer du sein. Les macrophages ont été éliminés à l’aide du pexidartinib, un antagoniste du récepteur du CSF 1 (colony-stimulating factor 1), une cytokine responsable de la survie et du recrutement de ces cellules dans les tissus. Nos résultats indiquent que ce traitement, en éliminant les macrophages, relance la migration des lymphocytes T CD8 et rend possible leur infiltration dans les îlots tumoraux. Nous avons également montré que si le traitement ne diminuait pas drastiquement le développement des tumeurs, sa combinaison avec une immunothérapie anti PD-1 était, en revanche, très efficace. Précisément, cette double approche augmente considérablement la proportion de lymphocytes T en contact stable avec les cellules tumorales et conduit à des tumeurs plus petites que celles observées chez des souris traitées avec l’un ou l’autre des traitements seuls. L’ensemble de ces résultats montre que l’élimination des macrophages libère les lymphocytes T qui peuvent alors migrer et infiltrer les îlots de cellules cancéreuses et répondre efficacement aux anticorps d’immunothérapie [9]. Ces données fournissent une explication mécanistique aux essais cliniques en cours qui combinent le pexidartinib et les anticorps anti PD-1 dans le but de lever la résistance à l’immunothérapie anticancéreuse chez un grand nombre de patients (essais NCT02452424 et NCT02713529). Elles permettent également d’envisager de nouvelles approches thérapeutiques qui empêcheraient la formation de contacts entre les lymphocytes T et les macrophages tumoraux.
Liens d’intérêt
Les auteurs déclarent n’avoir aucun lien d’intérêt concernant les données publiées dans cet article.
Références
- Anderson KG, Stromnes IM, Greenberg PD. Obstacles posed by the tumor microenvironment to T cell activity: A case for synergistic therapies. Cancer Cell 2017 ; 31 : 311–325. [CrossRef] [PubMed] [Google Scholar]
- Chen DS, Mellman I. Elements of cancer immunity and the cancer-immune set point. Nature 2017 ; 541 : 321–330. [CrossRef] [PubMed] [Google Scholar]
- Debets R, Donnadieu E, Chouaib S, Coukos G. TCR-engineered T cells to treat tumors: Seeing but not touching?. Semin Immunol 2016 ; 28 : 10–21. [Google Scholar]
- Joyce JA, Fearon DT. T cell exclusion, immune privilege, and the tumor microenvironment. Science 2015 ; 348 : 74–80. [Google Scholar]
- Herbst RS, Soria JC, Kowanetz M, et al. Predictive correlates of response to the anti-PD-L1 antibody MPDL3280A in cancer patients. Nature 2014 ; 515 : 563–567. [CrossRef] [PubMed] [Google Scholar]
- Salmon H, Donnadieu E. La matrice extracellulaire : un obstacle au contact entre les lymphocytes T et les cellules tumorales. Med Sci (Paris) 2012 ; 28 : 824–826. [CrossRef] [EDP Sciences] [PubMed] [Google Scholar]
- Salmon H, Franciszkiewicz K, Damotte D, et al. Matrix architecture defines the preferential localization and migration of T cells into the stroma of human lung tumors. J Clin Invest 2012 ; 122 : 899–910. [CrossRef] [PubMed] [Google Scholar]
- Bougherara H, Mansuet-Lupo A, Alifano M, et al. Real-time imaging of resident T cells in human lung and ovarian carcinomas reveals how different tumor microenvironments control T lymphocyte migration. Front Iimmunol 2015 ; 6 : 500. [Google Scholar]
- Mantovani A, Marchesi F, Malesci A, et al. Tumour-associated macrophages as treatment targets in oncology. Nat Rev Clin Oncol 2017 ; 14 : 399–416. [Google Scholar]
- Peranzoni E, Lemoine J, Vimeux L, et al. Macrophages impede CD8 T cells from reaching tumor cells and limit the efficacy of anti-PD-1 treatment. Proc Natl Acad Sci USA 2018 ; 115 : E4041–E4050. [CrossRef] [Google Scholar]
© 2019 médecine/sciences – Inserm
 Article publié sous les conditions définies par la licence Creative Commons Attribution License CC-BY (http://creativecommons.org/licenses/by/4.0), qui autorise sans restrictions l'utilisation, la diffusion, et la reproduction sur quelque support que ce soit, sous réserve de citation correcte de la publication originale.
Article publié sous les conditions définies par la licence Creative Commons Attribution License CC-BY (http://creativecommons.org/licenses/by/4.0), qui autorise sans restrictions l'utilisation, la diffusion, et la reproduction sur quelque support que ce soit, sous réserve de citation correcte de la publication originale.
Liste des figures
 |
Figure 1. Migration des lymphocytes T au cours d’une réponse antitumorale. Pour atteindre la cellule cancéreuse, les lymphocytes T doivent franchir différentes étapes durant lesquelles ils se déplacent activement. Dans un premier temps, ils migrent du ganglion drainant vers la tumeur (1). Puis, ils vont traverser les vaisseaux sanguins de cette dernière (2) et se déplacer dans le stroma (3-4). Enfin, ils pourront éventuellement entrer en contact avec la cellule cancéreuse avant de la détruire (5). |
| Dans le texte | |
 |
Figure 2. Distribution des lymphocytes T, des macrophages et des cellules tumorales dans une tumeur pulmonaire humaine. Les cellules tumorales (bleu) s’organisent en îlots compacts entourés de lymphocytes T (vert) et de macrophages (rouge) (échelle : 100 μm). |
| Dans le texte | |
Current usage metrics show cumulative count of Article Views (full-text article views including HTML views, PDF and ePub downloads, according to the available data) and Abstracts Views on Vision4Press platform.
Data correspond to usage on the plateform after 2015. The current usage metrics is available 48-96 hours after online publication and is updated daily on week days.
Initial download of the metrics may take a while.




