Figure 1.
Télécharger l'image originale
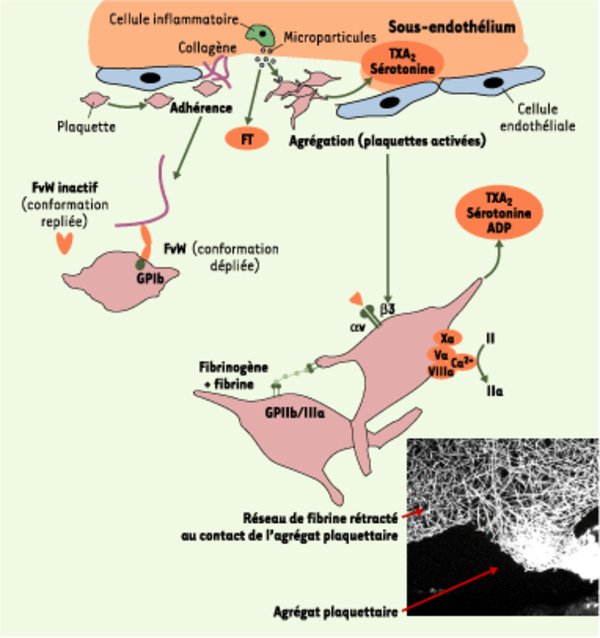
Formation de l’agrégat plaquettaire et du réseau de fibrine à la surface de la plaque rompue. Les plaquettes forment dans un premier temps un tapis au niveau de la plaque lésée. L’interaction de la glycoprotéine Iba (GP Ib) plaquettaire avec le facteur von Willebrand (FvW) est primordiale dans des conditions de contraintes de cisaillement élevées, par exemple en cas de sténose athéromateuse serrée dans un vaisseau de petit diamètre : elle permet en effet l’adhérence des plaquettes au sous-endothélium activé. L’activation plaquettaire survient dans un deuxième temps, et résulte soit de l’adhérence des plaquettes au sous-endothélium, soit de leur exposition à des agonistes circulants, notamment la thrombine et le collagène, premiers activateurs trouvés au niveau de la brèche vasculaire. La présence de facteur tissulaire (FT) dans des microparticules libérées par les cellules inflammatoires de la plaque entraîne l’activation de la coagulation. Le complexe Xa/Va (prothrombinase) permet la transformation de la prothrombine en thrombine (IIa) (le facteur VIIIa est un puissant cofacteur de la production de thrombine), à l’origine de la formation de fibrine à partir du fibrinogène. Le complexe GP IIb/IIIa est quant à lui responsable de l’agrégation plaquettaire par le fibrinogène, qui forme des ponts interplaquettaires (voir Figure 2). La sérotonine, le thromboxane A2 (TXA2) et l’ADP sont libérés par les plaquettes pour activer et recruter de nouvelles plaquettes.
Current usage metrics show cumulative count of Article Views (full-text article views including HTML views, PDF and ePub downloads, according to the available data) and Abstracts Views on Vision4Press platform.
Data correspond to usage on the plateform after 2015. The current usage metrics is available 48-96 hours after online publication and is updated daily on week days.
Initial download of the metrics may take a while.




